5:54 PM Эхокардиография при инфаркте |
Что покажет эхокардиографическое исследование сердца при инфаркте?Эхокардиография в Красноярске является наиболее широко используемым и наиболее практичным методом визуализации для оценки пациентов, которые страдают ишемической болезнью сердца, болью в груди или у которых произошел острый инфаркт миокарда. Эхокардиография дает знание о региональной, глобальной систолической и диастолической функции, что помогает в установлении диагноза, стратегии управления и прогноза у пациентов, которые страдают ишемической болезнью сердца или кто перенес инфаркт миокарда. Перфузия миокарда и сократимость становятся ненормальными немедленно после начала ишемии. По работе с пациентами в Красноярске, мы отмечаем, что в результате дефекта перфузии и регионального движения стенок становятся патологическими, что может быть обнаружено легко на эхокардиографии, даже перед другими ишемическими проявлениями. Лечение острого инфаркта миокарда с проведением тромболизиса или чрескожного коронарного вмешательства (или при использовании обоих методик одновременно) был изменен исход и естественная история инфаркта миокарда. Без своевременной диагностики с использованием эхокардиографии и раннего хирургического вмешательства, механические осложнения острого инфаркта миокарда, часто сопровождаются смертельным исходом.
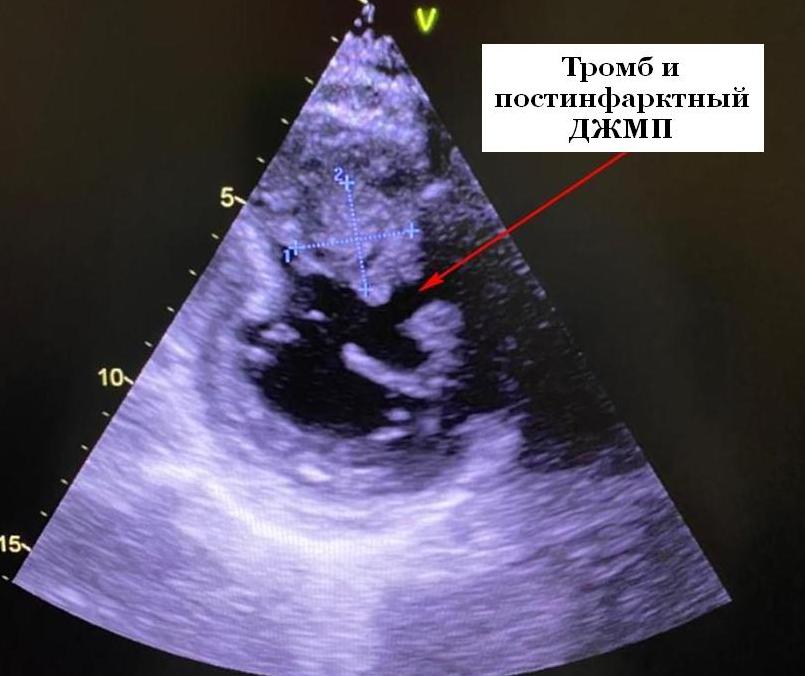
ЭхоКГ, в том числе чреспищеводная эхокардиография, должны быть в состоянии идентифицировать большинство, если не все, механические осложнения инфаркта миокарда. Некоторые пациенты, у которых возникает острый инфаркт миокарда, не имеют никаких отклонений в эпикардиальных коронарных артериях, но с помощью УЗИ сердца еще можно выявить структурные и функциональные изменения, связанные с острым инфарктом миокарда у этих пациентов. Тест с физической нагрузкой или фармакологическая стресс-эхокардиография является ценным в прогнозировании жизнеспособности миокарда, а также в выявлении ишемической болезни сердца. Таким образом, эхокардиография в Красноярске играет важную роль, у больных с диагнозом ишемической болезни сердца для раннего выявления острого инфаркта миокарда (даже при отсутствии характерных электрокардиографических (ЭКГ) доказательств), оценки сократимости и жизнеспособности после реперфузионной терапии, выявления постинфарктных механических и функциональных осложнений, выявления нестабильной гемодинамики и оценки жизнеспособности миокарда в прогностической стратификации риска. Оценка движения стенок миокарда на УЗИ сердцаНепосредственным проявлением ишемии миокарда является уменьшение или прекращение сократительной способности миокарда (систолическое утолщение), еще до появления сегмента ST изменения или развития симптомов. Ишемизированный миокард, может продолжить демонстрировать определенную степень пассивного движения вперед из-за тянущего действия смежной неишемизированной мышцы, но сократимости (систолическое утолщение) в ишемизированных сегментах миокарда уменьшается (гипокинезия) или отсутствует (акинезия). Как правило, толщина свободной стенки левого желудочка (ЛЖ) увеличивается более чем на 40% во время систолы. У нормальных субъектов, доля утолщение межжелудочковой перегородок несколько меньше, чем у свободной стены ЛЖ. Гипокинезия определяется, когда систолическое утолщение стенки менее 30%, а акинезия определяется как утолщение стенки менее 10%. Дискинезия определяется, когда определенный сегмент миокарда движется наружу во время систолы, обычно в ассоциации с систолическим утончением стенки.
Несколько томографических плоскостей изображения, двумерной (2D) эхокардиографии позволяет визуализировать все сегменты и стенки ЛЖ. Для целей регионального анализа движения стенок, ЛЖ разделяется на несколько сегментов. Американское Общество Эхокардиографии рекомендовал 16-сегментную модель. Дополнительно добавлен 17-й апикальный сегмент. Каждому сегменту присваивается балл на основе его сократимости, который врач оценивает визуально: нормальный = 1, гипокинезия = 2, акинезия = 3, дискинезия = 4, и аневризма = 5. На основе этой схемы производиться анализ движения стенок, то есть рассчитывается результат индекса регионального движения стенок. Обычно одному нормальному сегменту присваивают единицу (каждый из 16 сегментов получает оценку движения стенки на 1; следовательно, сумма очков 16 и можем это 16/16 = 1). Чем больше инфаркт, тем выше индекс, потому что аномалия движения стенок становятся более серьезными. Что же мы можем указать на эхокардиографии о функции сердца?Анализ патологического движения стенок является субъективным и уменьшение систолического утолщения миокарда не пропорционально увеличено объему инфаркта или ишемии миокарда и может не совпадать с фактическим, но размер при инфаркте миокарда или дефекте перфузии не может быть хорошим в случае острого инфаркта миокарда. Однако, можно иметь относительно нормальную сократимость миокарда при наличии дефекта перфузии миокарда. И, наоборот, в зависимости от клинической ситуации. Без предшествующего ишемического приступа, небольшое нарушение перфузии субэндокардиального слоя может присутствовать при отсутствии видимых аномалий сократительной способности. Однако, миокард может оставаться акинетическим на определенный период времени после коронарной реперфузии. Поэтому распознание обоих показателей сократимости и перфузии жизненно необходимо для управления качества лечения у пациентов с ишемической болезнью сердца. Еще один интересная подгруппа пациентов с острым инфарктом миокарда находится в группе с нормальными коронарными артериями, например, у пациентов с синдромом Такоцубо, субарахноидальным кровоизлиянием, феохромоцитомой или тех, кто имел электросудорожную терапию. В таких ситуациях, отмеченные аномалии движения стенки присутствуют остро, но перфузия остается в норме. Эти аномалии движения стенок, как правило, разрешаются в течение от 5 до 10 дней.
Надежный региональный анализ движения стенки является одной из самых сложных задач в эхокардиографии. Все имеющиеся окна и томографические плоскости должны быть использованы для визуализации всех сегментов ЛЖ. Верхушечные короткие и длинные оси особенно полезны при оценке апикальной части ЛЖ. Непрерывное сканирование из апикальной четырехкамерной на апикальной длинной оси в апикальной двухкамерной позиции позволяет полной визуализации всех сегментов ЛЖ. У больных хронической обструктивной болезнью легких или те люди, которые страдают ожирением, должны использоваться датчики на более низкой частоте (2.0–2,5 МГц) для оптимизации определения эндокарда. Кроме того, субкостальное окно может обеспечить адекватную визуализацию сегментов ЛЖ. Новый метод визуализации, который использует принцип гармонического резонанса (тканевая гармоника) может улучшить визуализацию эндокарда. У пациентов с хорошим верхушечным окном, использование более высокой частоты преобразователя, с регулировкой фокусной зоны в ближайшем регионе, могут усилить определение верхушечного эндокарда, помогают определить аномалии движения стенок в апикальных сегментах, и отличить тромб от апикальной трабекуляции. Оценка регионального движения стенок по эхокардиографии ограничены если при визуализации эндокарда ЛЖ его изображение не является адекватным. Несколько новых механизмов может повысить способность к анализу регионального движения стенок. Например, внутривенное введение контрастного вещества может усилить определение эндокарда на эхокардиографических изображениях и улучшает визуализацию границы эндокарда. Новые аппараты УЗИ, которые мы имеем в Красноярске в этом плане являются многообещающими, в них встроена более передовая технология для улучшения визуализации эндокарда. Вторая гармоника, изначально создана для контрастной эхокардиографии, улучшает визуализацию сердечных структур, а также определение эндокарда. Еще статьи по теме:
|
Блог
Главная » УЗИ сердца » 2017 » Январь » 24 » Эхокардиография при инфаркте