5:36 PM УЗИ коленных суставов |
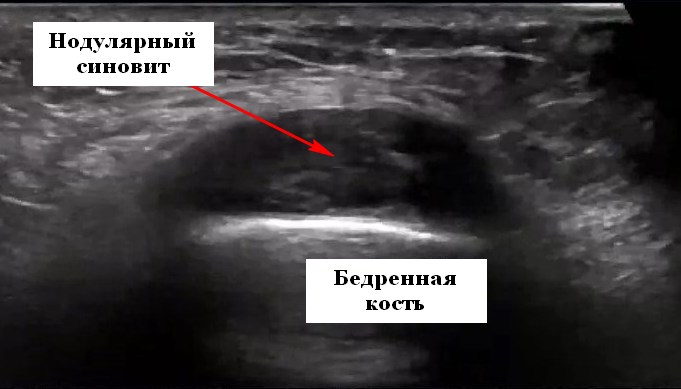
УЗИ является ценным инструментом в исследовании коленных суставов. Хотя она не в состоянии конкурировать с магнитно-резонансной томографии (МРТ) в идеальном осмотре менисков, крестообразных связок или костных патологий, УЗИ обеспечивает превосходную детальную визуализацию в анатомии и патологии разгибательного аппарата ноги, подколенной ямки, медиальной и латеральной части колена и замечательно отличает кисту от тканевых образований. УЗИ колена при тендинозе Тендиноз обычно поражает проксимальный конец связки надколенника (в месте активного сгибания колена) и считается результатом чрезмерной нагрузки несмотря на то, что и другие различные этиологические теории были предложены. Гистологически нарушаются нормальные, хорошо организованне структуры коллагеновых пучков. Увеличивается количество мукоидного основного вещества и клеточных инфильтратов, особенно присутствуют большое число теноцитов. Капиллярные пролиферации и отложения хрящевой и костной ткани являются также особенностью тендиноза, при этом воспалительные изменения отсутствуют. УЗИ коленных суставов показывает гипоэхогенный отек проксимальнее надколенника, обычно зоны прилегающей к нижнему полюсу надколенника. Очаговый отек, обычно задней области включает в себя только часть ширины сухожилия. Глубокие поверхности плохо определяются на ультразвуковом сканировании. Область паратенона может быть утолщена. Гиперэхогенные очаги окостенения или обызвествления сухожилия и гиперостоза в нижнем полюсе надколенника могут присутствовать в старых случаях. Вообще его хорошее совпадение результатов между УЗИ коленного сустава и МРТ в оценке распространенности морфологических изменений, и даже бессимптомные морфологические изменения являются общими. Неваскуляризация определяется по цветному или энергетическому допплеровскому картированию и сильно коррелирует с болью. Аномального допплеровского сигнала меньше бросается в глаза, когда сухожилия находиться в положении растяжения и становиться более очевидным после нагрузки. Повышенная васкуляризация предполагает лучший прогноз, а вот неоднородность говорит о более худшем результате. Переход от тендиноза до полного разрыва сухожилия по толщине большая редкость. Лечение «колена прыгуна», как правило, консервативное и включает в себя физиопроцедуры. Однако, сухая пункция и инъекции аутологичной крови или глюкокортикоидов под контролем УЗИ в коленный сустав выступает в качестве процедуры, которая направлена на уменьшение неоваскуляризации. Что касательно разрыва четырехглавой мышцы бедра и связки надколенника, то на УЗИ коленных суставов они встречаются не так часто, как повреждения вращающей манжеты плеча или Ахиллова сухожилия. Механизм разрыва четырехглавой мышцы связан с резким сокращением при разгибательных движениях в колене. Пациенты, как правило, среднего возраста или старше и могут иметь системное заболевание, таких как ревматоидный артрит, сахарный диабет, подагра, системная красная волчанка, сахарный диабет, хроническая почечная недостаточность и гиперпаратиреоз. Пациенты с отеком и невозможностью сгибать колено обычно имеют выпот в полость сустава без повреждения сухожилия и могут иметь одинаковую клиническую картину, сходную с частичным разрывом сухожилия, при этом проведение усльтразвукового исследования помогает четко разобраться в ситуации.
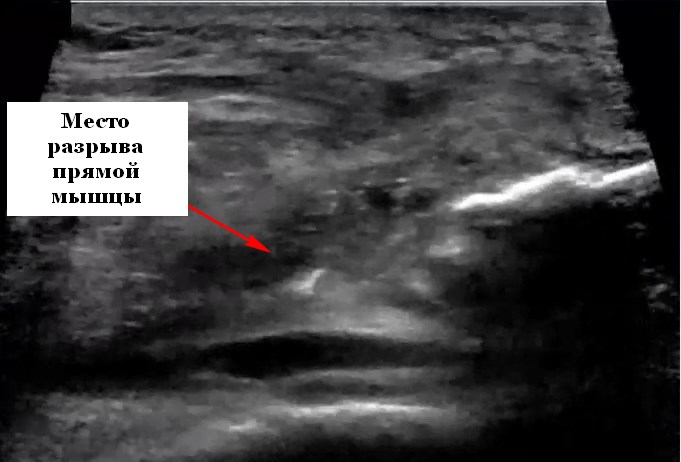
Большинство разрывов являются неполными и в типичных случаях включают компонент поверхностной прямой мышцы бедра в сухожилии четырехглавой мышцы. Повреждение происходит в дистальных отделах на 1-2 см сухожилия или в месте его вставки в коленную чашечку. УЗИ колена показывает разрыв сухожильных волокон, которые легче определить, если место повреждения занято гипоэхогенной гематомой, которая может прослеживаться подкожно, а также между слоями мышц и сухожилий. Проксимальное край сухожилия поднимается вверх и может быть более заметным на УЗИ коленного сустава если сделать легкое сгибание колена. Полное повреждение сухожилия четырехглавой мышцы бедра также вовлекает его дистальный отдел, хотя иногда такое повреждение можно увидеть у проксимального полюса надколенника. Если вовлечены все слои сухожилия, то припухшие края сухожилия отделены друг от друга неорганизованной гематомой, которая может прослеживаться и в соседних тканях. Если повреждение происходит возле прикрепления сухожилия к надколеннику, то исследование более очевидно видит этот разрыв и помогает различать полные и неполные разрывы. УЗИ коленного сустава обладает 100% чувствительностью для частичного и полного разрыва сухожилия четырехглавой мышцы и 100% специфичность для полного повреждения. Разрывы сухожилия в области надколенника захватывают проксимальные его отделы. Они встречаются реже, чем простые повреждения четырехглавой мышцы и происходят из-за спортивных травм у молодых пациентов. На исследовании может быть уже существующий тендиноз. Пациенты обращаются к нам на ультразвуковое исследование с болью, отеком и неспособностью нормально сгибать колено. Рентгенограммы часто выявляют проксимальное опровержение надколенника. УЗИ коленного сустава показывает, заполненный жидкостью дефект в сухожилии и неправильной, избыточный по толщине внешний вид дистального его сегмента. Болезнь Осгуда–Шлаттера на ультразвуковом исследованииБолезнь Осгуда–Шлаттера возникает у молодых людей (подростков) и является следствием хронического авульсивного стресса, где сухожилие коленной чашечки вплетается в тибиальный бугорок. УЗИ коленного сустава показывает, что основная травма происходит в апофизе, а изменения сухожилия являются вторичными. У пациентов присутствуют значительные боли или легкая болезненность с отеком мягких тканей ниже коленной чашечки. Диагноз, как правило, клинический, который необходимо подтвердить на ультразвуковом исследовании. УЗИ колена показывает опухоль дистального отдела сухожилия надколенника, апофизит хряща и воспаление претибиальных мягких тканей, раздробление центров окостенения и вздутие инфрапателлярной бурсы. Повышенная васкуляризация обычно присутствует в сухожилии и бурсе. Подобные видоизменения, но в нижнем полюсе надколенника рассматриваются при заболевании Синдинга-Ларсена–Юханссона. |
Блог
Главная » УЗИ суставов » 2017 » Май » 20 » УЗИ коленных суставов