Что такое УЗИ сонных артерий
Признаки и симптомы, при которых надо проводить дуплексное сканирование сонных сосудов
Проведение УЗИ сонных артерий важное исследование, так как наличие симптомов и результат ультрасонографии помогает определить местонахождение патологии. Симптомы территории кровоснабжения внутренней сонной артерии (ВСА) обычно представляют собой односторонний гемипарез или гемипарестезию. Заболевание в этом случае будет на противоположной стороне, поскольку правое полушарие контролирует левую сторону тела и наоборот.
Классическим признаком ишемии территории ВСА является преходящая монокулярная слепота (транзиторная монокулярная слепота, или amaurosis fugax). Это временная потеря зрения на один глаз. Обычно это описывается как опускание тени на глаз, либо сверху вниз, либо снизу вверх. Нарушение зрения вызвано эмболической окклюзией центральной артерии сетчатки или холестериновым эмболом сетчатки, называемой бляшкой Холленхорста. Заболевание в этом случае будет на той же стороне, что и симптомы, поскольку глазная артерия является первой важной ветвью ВСА.
Другие возможные симптомы включают дефекты языка или общения или головные боли в надглазничной или височной области на той же стороне заболевания. Вертебробазилярные симптомы обычно двусторонние. Это включает:
- Атаксия
- Слабость в конечностях.
- Падение атак
- Зрительные расстройства.
- Головокружение
- Дизартрия
- Головные боли
- Рвота.
Головокружение и обморок — это два распространенных симптома, которые не являются локализованными, поскольку могут быть вызваны ишемией территории кровоснабжения ВСА, вертебробазилярной болезнью, сердечными заболеваниями или другими проблемами со здоровьем. Симптомы также можно разделить на категории в зависимости от их продолжительности и влияния на остаточные функции.
Транзиторная ишемическая атака (ТИА) описывается как симптомы, которые длятся менее 24 часов. Обычно продолжительность составляет от 5 до 15 минут. Остаточных явлений нет. Нарастающая ТИА — это монокулярные или полушарные симптомы, которые исчезают в течение нескольких минут после каждого приступа с учащением частоты, возникающим несколько раз в день.
У примерно 10% пациентов, перенесших ТИА, разовьется ишемический инсульт в течение 3 месяцев. Согласно исследованию инсульта Национального института неврологических расстройств и инсульта (NINDS), пациенты с симптомами, продолжающимися не менее 1 часа, имеют 97% вероятность инсульта и должны быть немедленно обследованы, включая дуплексное сканирование.
Обратимый ишемический неврологический дефицит
Обратимый ишемический неврологический дефицит, возникает, когда симптомы длятся более 24 часов и проходят в течение 72 часов. Завершенный инсульт или нарушение мозгового кровообращения (ОНМК) возникает, когда симптомы длятся более 72 часов и имеется некоторая степень стойкого остаточного эффекта.
Другие показания для неинвазивного обследования пациентов на цереброваскулярное заболевание включают каротидный шум, пациенты с высоким сердечно-сосудистым риском, предоперационное обследование на стеноз или другие подозрительные на поражение сонной артерии признаки. Таким пациентам проводят визуализационные тесты, прежде всего дуплексное сканирование и допплеровские методы. Ультразвуковое исследование предоставляет анатомическую информацию, касающуюся местоположения и ход сосуда, образования бляшек и визуального размещения допплеровского контрольного объема.
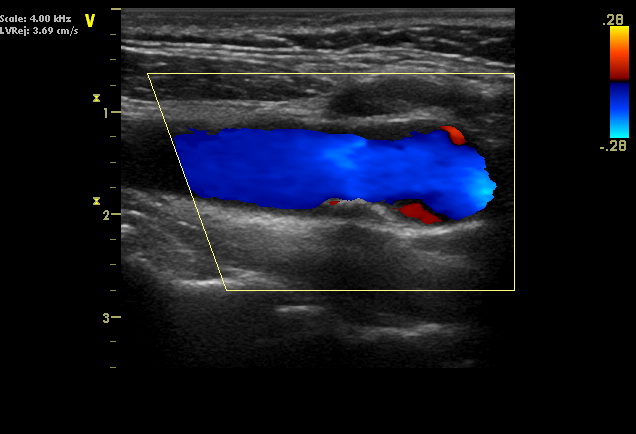
Цветное допплеровское картирование предоставляет информацию, касающуюся качества потока, наличия или отсутствия кровотока и его направление. Спектральный допплеровский анализ используется для количественной оценки потока с использованием различных измерений, таких как пиковая систолическая скорость (ПСС), конечная диастолическая скорость (КДС) и отношения скоростей. Он также оценивает качество и физиологию потока.
Техника дуплексного сканирования сонных артерий
На УЗИ сонных артерий пациента часто обследуют в положении лежа на спине, когда врач сидит у изголовья кровати. В некоторых учреждениях рекомендуется стоять справа от пациента, который лежит на спине. Для этого исследования обычно используются частоты визуализации датчика 5,0 МГц или выше. Для врача УЗИ важно выполнять сканирование в эргономически правильном положении, чтобы избежать в будущем нарушений опорно-двигательного аппарата и с этой целью врач УЗИ займет позицию у изголовья пациента.
Плоскость поперечного сканирования на УЗИ сонных артерий
Обследование начинается в плоскости поперечного сканирования в области шеи. При этом общая сонная артерия (ОСА) ориентирован по центру экрана. При правильной ориентации изображения щитовидная железа отображается справа от ОСА при сканировании с правой стороны. Слева щитовидная железа должна отображаться слева от ОСА.
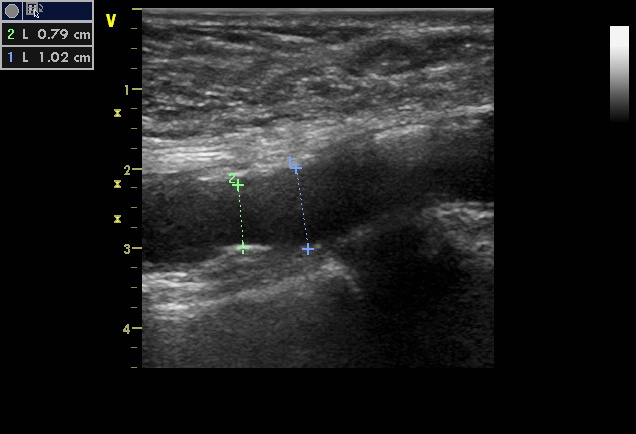
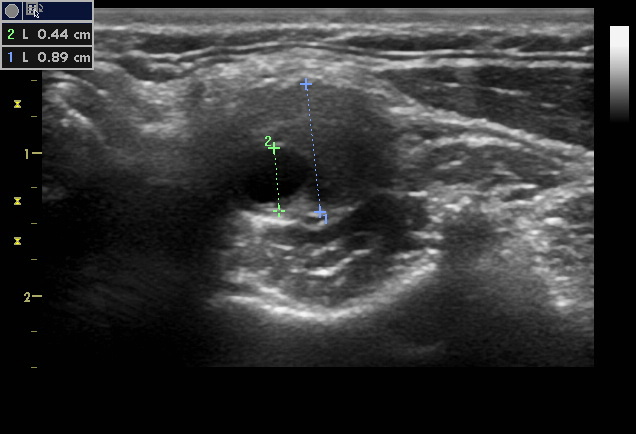
Далее проводиться дуплексная визуализация сонных артерий. Это комбинация изображения с высоким разрешением в реальном времени и импульсной допплерографии от уровня начала ОСА. Затем датчик сдвигается краниально до уровня бифуркации ВСА и НСА. Цель поперечной плоскости сканирования - идентификация сосудов и оценка характеристик бляшки. Измерения значимости атеросклеротической бляшки можно проводить на уровне стеноза. Измерение стеноза по площади выполняется путем отслеживания истинного просвета сосуда с последующим отслеживанием остаточного просвета. Самое современное оборудование рассчитывает обе траектории и обеспечивает уменьшение площади в процентах. Расчет можно произвести, используя следующую формулу: Истинный просвет минус остаточный просвет, деленный на истинный просвет x 100.
Для измерения стеноза по диаметру поместите курсор на переднюю истинную стенку, а другой курсор - на заднюю истинную стенку в месте максимального стеноза. Затем измеряют остаточный просвет, помещая курсор на внутреннюю стенку бляшки, а второй курсор - на нижнюю стенку бляшки на противоположной стороне сосуда. Уменьшение диаметра может быть затем рассчитано с использованием той же формулы, описанной выше, если оборудование не выводит его на экране (обычно все аппараты УЗИ имеют такую функцию измерения). Измерения диаметра не должны выполняться в плоскости продольного сканирования, поскольку небольшие изменения угла наклона ультразвукового луча могут вызвать грубый просчет в отчетах о проценте стенозе и искажать эти значения, потому что уменьшение диаметра на 50% эквивалентно уменьшению площади поперечного сечения на 75%. Надо помнить, что эти измерения имеют определенную степень погрешности из-за точности отслеживания стенок сосуда или правильного размещения курсора. Кроме того, кальцинированные атеромы мешают точной визуализации стенок сосудов.
Позиционирование датчика при дуплексном сканировании
В зависимости от анатомии сосудов пациента и габитуса тела для получения изображений в продольной плоскости сканирования можно использовать несколько различных подходов. Передний доступ выполняется путем помещения пациента головой вверх и размещением датчика на передней поверхности шеи латеральнее трахеи и медиальнее грудино-ключично-сосцевидной мышцы.
При боковом доступе голова пациента немного повернута в сторону от исследуемой стороны. Датчик помещается на верхнюю часть грудино-ключично-сосцевидной мышцы, а ультразвуковой луч направляется медиально. Этот вид оптимален для большинства пациентов и обеспечивает хороший подход к визуализации для оценки бифуркации и дистальных сосудов.
Задний доступ выполняется путем размещения датчика за грудинно-ключично-сосцевидной мышцей и направления ультразвукового луча кпереди. Этот доступ полезен для оценки пациента с короткой шеей и / или высокой бифуркацией. Датчик можно сдвинуть далеко за пределы нормальной бифуркации. Частой ошибкой при использовании этого подхода при дуплексном сканировании является неправильное определение местоположения атеросклеротической бляшки. Помните, что структура, с которой сначала взаимодействует ультразвуковой луч, будет отображаться в верхней части изображения. При визуализации из заднего доступа ультразвуковой луч будет взаимодействовать с задней стенкой ВСА, сначала заставляя сосуды выглядеть так, как если бы они были анатомически перевернуты.