Важность оценки аорты на УЗИ в Красноярске возросла из-за все более широкого признания множественных клинических синдромов, требующих наблюдения за ее патологией. В то время как трансторакальная и чреспищеводная эхокардиография остаются передовыми диагностическими методами, компьютерная томография (КТ) и магнитно-резонансная томография сердца (МРТ) играют все более важную роль для полной оценки анатомии аорты.
Основным преимуществом КТ и МРТ является возможность оценить всю протяженность аорты от кольца аорты до дуги, нисходящей аорты и до бифуркации в бедренные артерии. Это может быть выполнено практически у всех пациентов с высокой степенью точности, и эти методы позволяют получить превосходную трехмерную реконструкцию для высокодетальной оценки сложной анатомии аорты. Оба метода обеспечивают отличную визуализацию расслоения аорты и аневризмы аорты, и КТ может быть особенно полезна для оценки образования изъязвления стенки аорты. В целом, для пациентов с заболеванием аорты, эхокардиографии может быть достаточно для первоначального выявления и постоянного наблюдения, но большинству пациентов потребуется полная оценка всей протяженности аорты по крайней мере один раз с помощью КТ или МРТ. В блоге будут указаны относительные преимущества, недостатки и ограничения всех доступных в настоящее время всех методов визуализации. Основным ограничением КТ является значительное лучевое воздействие, а также контрастная нагрузка, которые необходимо учитывать, особенно при серийном обследовании относительно молодых людей, что может потребоваться при наследственных синдромах аневризмы.
Существует множество заболеваний у наших пациентов в Красноярске, поражающих аорту, которые определяются на УЗИ, включая синдром Марфана, двустворчатый аортальный клапан, синдромы семейной аневризмы аорты, а также дегенеративные заболевания, связанные со старением, гипертонией и злоупотреблением табаком. Для всех этих случаев потребуется не только визуализация для установления диагноза, но, в зависимости от природы заболевания, потребуется наблюдение с различными интервалами. Заболевания, поражающие аорту, будут разбираться позже, а избранные критерии соответствующего использования для использования эхокардиографических методов при известном или предполагаемом заболевании аорты представлены в ниже.
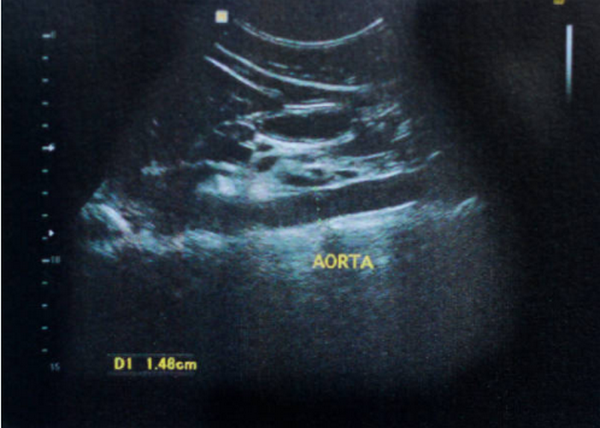
Нормальная анатомия аорты на УЗИ
Нормальная грудная аорта состоит из шести сегментов. Они схематически состоит из кольца, синусов Вальсальвы, синотубулярного соединения, восходящего отдела аорты, дуги и нисходящей грудной аорты. Проксимальный участок, от кольца до проксимального отдела восходящей аорты, обычно называют «корнем аорты». Поскольку проксимальный отдел аорты на УЗИ состоит из четырех отдельных участков, термин «корень аорты» чрезмерно упрощает анатомию, и при обсуждении дилатации или других патологий следует указать точный уровень, а не просто ссылаться на «корень аорты». Кольцо аорты определяется как соединение проксимального отдела восходящей аорты с выходным трактом левого желудочка. Это часть фиброзного каркаса сердца, прилегающая к передней створке митрального клапана и перимембранозной перегородке. Поскольку кольцо представляет собой фиброзную структуру, оно относительно устойчиво к расширению и представляет собой относительно стабильный размер, по которому можно индексировать оставшиеся размеры аорты. Обычно диаметр кольца аорты составляет 13 ± 1,0 мм/м2. Нормальная аорта на УЗИ расширяется на уровне синусов примерно на 6 мм/м2, а затем сужается до 2–3 мм кольцевого размера в синотубулярном соединении. Размер аорты зависит от высоты и площади поверхности тела человека. В норме имеется три синуса Вальсальвы одинакового размера. Правый и левый синусы содержат устье правой и левой коронарных артерий. Отхождение левой коронарной артерии на эхокардиографии можно визуализировать в левом синусе, где ее положение относительно ближе к фиброзному кольцу, чем исток правой коронарной артерии, которая, как правило, находится выше и ближе к синотубулярному соединению.
При оценке аорты с помощью эхокардиографии, КТ или МРТ необходима точная методика измерения, поскольку относительно небольшие изменения в размерах могут вызвать показание к хирургическому вмешательству. Для эхокардиографических методов было предложено несколько различных схем измерения аорты. Как правило, аорту следует измерять по кольцу, максимальному размеру синусов Вальсальвы, синотубулярному соединению, восходящей аорте (обычно стандартизированной до уровня правой легочной артерии) и средней части дуги. Множественные дополнительные измерения нисходящей аорты могут быть выполнены с помощью КТ, МРТ или чреспищеводной эхокардиографии. Измерения на УЗИ следует производить перпендикулярно длинной оси направления потока. Поскольку при патологических состояниях аорта может принимать криволинейное направление, измерения отклонения от угла не являются редкостью, что может привести либо к завышению, либо к занижению истинного размера аорты. КТ и МРТ, а также трехмерная эхокардиография могут уменьшить эту тенденцию.
Особенности аорты на ультразвуковом исследовании
Стенки аорты состоят из внутреннего слоя интимы (состоящая из эндотелиальных клеток), среднего (медиального) слоя (состоящего из упругих коллагеновых волокон и гладких мышечных волокон), и наружного слоя адвентиции (состоящий из волокнистой соединительной ткани с кровеносными сосудами). В интиме аорты отделяется основа внутренней эластической мембраны, которая отделена от адвентиции благодаря наличию внешней эластичной мембраны.
Самое опасное изменение аорты на УЗИ
Расслоение аорты — это катастрофическое состояние, требующее неотложной медицинской помощи, если признаки заболевания распознаны достаточно рано, обычно после проведения эхокардиографии в Красноярске, то есть шанс быстро провести лечение. Нет точный данных о выживании пациентов с расслоением аорты для оценки естественного течения данной патологии. Тем не менее, был показано, что прогноз достаточно плохой если не предпринимать хирургического лечения аорты. Достижения эхокардиографии в Красноярске в диагностике диссекции аорты наряду с ранней медико-хирургическими методами лечения оказали существенное влияние на результат. Заболеваемость и смертность остались практически неизменным в течение последних двух десятилетий. Прогресс в области технологии эхокардиографии позволили улучшить диагностику данной патологии. Однако, многочисленные маски проявления этой болезни и спектр патологии с атипичными чертами часто дают задержки своевременного признания расслоения без проведения УЗИ сердца. Если высокая степень подозрения и существует, то диагноз должен быть установлен достаточно рано, чтобы избежать катастрофических последствий для больного. Понимание анатомии аорты и патогенез расслоения имеет решающее значение для правильной диагностики независимо от диагностической методики, применяемой врачом.
Определение. Расслоение аорты определяется как «разделение» в стенке аорты. Классическое расслоение аорты возникает, когда разрыв интимы вызван воздействием различных сил на стенки аорты, обычно связанных с пульсирующим потоком крови. Диссекция может возникнуть из стенки аорты с кровоизлиянием в адвентициальный слой из vasa vasorum. Это разделение предполагает разделение слоев аорты, которое происходит быстро и видно на эхокардиографии. Движение крови создает ложный канал между интимой и адвентицией. Как правило он возникает, между внутренней две трети и остальной наружной трети стенки. Этот ложный канал отделяется от истинного просвета отрывает слой интима-медиа. Термин обычно используется для обозначения стенки канала, которая состоит из интимы и части медии.
Термин расслаивающая аневризма определяется как веретенообразного расширения ложного канала до дилатации наружной стенки ложного просвета или предсуществующая веретенообразная аневризма аорты другой этиологии с наложением на расслоение.
Диагностические характеристики аорты на эхокардиографии
Вид аорты на эхокардиографии довольно изменчив, поэтому понимание патологических проявлений имеет важное значение для своевременной диагностики. Часто наблюдается морфологические изменения от расслоения, когда хирургическое и эхокардиографические исследования в Красноярске показали следующий спектр выводов:
- Одиночный отрыв интимы без гематомы на УЗИ
- Разрыв интимы с локализованной ложной аневризмой и тромбом
- Высокомобильные лоскуты интимы с кровотоком в истинном и ложном просвете при цветовом допплеровском картировании
- Неподвижный лоскут интимы, который отделяет истинный просвет от ложного просвета с разной степенью тромбоза ложного просвета
- Сдавление истинного просвета, когда на эхокардиографии виден лоскут интимы, и аневризматическое расширение ложного просвета при отсутствии или минимальном тромбе.
В дополнение к вышесказанному спектру патологии, выделенных в классическом варианте, последние данные в использовании эхокардиографии в Красноярске были выявлены два дополнительных патологических варианта предрасполагающие к диссекции аорты. Имеются ввиду интрамуральные гематомы и проникающая атеросклеротическая язва аорты. Следовательно, морфология этих двух вариантов следует иметь в виду.
Что представляет собой эхокардиографическое исследование для диагностики диссекции?
Пациентов с подозрением на расслоение аорты должно пройти УЗИ аорты в Красноярске с последующим решением вопроса в зависимости от результатов, с опорой на актуальное клиническое состояние. Трансторакальную и трансэзофагеальную эхокардиографию следует применять в комбинации. Последняя является полу-инвазивной процедурой и требует премедикации и может вызвать повышение системного давления от рвотных позывов и тошноты. Поэтому, все клинически важные данные должны быть получены по обычной трансторакальной эхокардиографии и дальнейшие исследования могут быть направлены только для подтверждения и оценки степени рассечения наряду с морфологическими признаками для принятия решения об операции.
Трансторакальная эхокардиография в Красноярске должна быть направлена, чтобы ответить на следующие вопросы:
- Участвует ли расслоение в восходящей аорте? Искать здесь дилатацию, двойной просвет, измерить толщину стенки аорты, определить движения лоскута интимы и/или тромба, и различить кровоток при цветном допплеровском картировании. В Красноярске на ЭхоКГ мы используем высокое левое парастернальное, а также правое парастернальное окна.
- Продлен ли лоскута интимы и ложного просвета от корня аорты в арку? Ищем тонкое дифференциальное ускорение потока в арке, необычное мягкие ткани (гипоэхогенные образования), которые перекликаются между аортой, легочной артерией и левым предсердием (это могут быть тромбы). Используем на ЭхоКГ высокий супрастернальный и правый надключичный доступ.
- Вовлечен ли корень аорты в расслоение? Выявление морфологии аортального клапана (нет ли регургитации при цветном допплере), подвижность створок и синусов Вальсальвы аорты.
- Участвует ли в процессе устья коронарных артерий, отходящих от аорты? По УЗИ важно оценить региональное движение стенок левого желудочка.
- Это расслоение как разрыв или гематома (кровотечение)? Искать перикардиальный выпот или тромб. Обычно это левый плевральный выпот и редко расширение косого синуса с гипоэхогенным образованием перекликается с указанием на гематому, сдавление правой легочной артерии, сдавление верхней полой вены. Использование нескольких окон на УЗИ, включая левую и правую нижнюю границы грудины, выше ключицы и субкостальный доступ.
- Насколько сосуды шеи, участвуют в расслоении? Искать происхождение безымянной, левой сонной и левой подключичной артерий от истинного или ложного просвета после проведения эхокардиографии в Красноярске. Это может потребоваться у пациентов с неврологическими симптомами и боль в груди.
Проводя УЗИ аорты в нашей клинике, Вы сможете исключить самые опасные заболевания. Телефон для предварительной записи 241-67-43