Для чего назначают УЗИ артерий нижних конечностей (часть 1)
Сосудистая диагностика с помощью УЗИ является неотъемлемой частью лечения пациентов с заболеванием периферических артерий (ЗПА) до и после эндоваскулярного вмешательства. Уход за пациентом с ЗПА включает медикаментозное лечение, такое как снижение фактора риска атеросклероза, прием антиагрегантов и статинов, физические упражнения и медикаментозное лечение перемежающей хромоты. У отобранных пациентов на УЗИ артерий с симптомами инвалидизирующей хромоты, не устраненными медикаментозным лечением, или с признаками прогрессирующей ишемии конечностей, рекомендуется хирургическая реконструкция / шунтирование или эндоваскулярная терапия. Тип вмешательства зависит, прежде всего, от локализации и степени заболевания, которые можно точно определить с помощью дуплексного ультразвукового сканирования, но сопутствующие заболевания и соотношение риска и пользы предлагаемого вмешательства также влияют на решения о лечении.
Эндоваскулярная терапия стала предпочтительным начальным вмешательством с использованием различных методов, доступных для лечения атеросклеротического окклюзионного заболевания нижних и верхних конечностей (ОЗК). Чрескожная транслюминальная ангиопластика (ЧТА) является наиболее распространенной эндоваскулярной процедурой и требует проведения проволочного проводника через стеноз или окклюзию с последующим надуванием баллона для ангиопластики (без покрытия или с лекарственным покрытием) или развертыванием стента для расширения просвета артерии. Другие эндоваскулярные методы, такие как субинтимальная ангиопластика, механическая атерэктомия (удаление бляшки или иссечение части пораженной артерии) или ангиопластика стент-графтом используются для лечения более обширных стенотических сегментов, окклюзии, множественных поражений при атеросклеротической болезни. Часто эндоваскулярная терапия не восстанавливает нормальный периферический пульс из-за многоуровневого заболевания, особенно в конечностях, леченных по поводу критической ишемии конечностей (КИК). Результат эндоваскулярного вмешательства во многом зависит от показаний к процедуре (перемежающая хромота по сравнению с КИК) и тяжести поражения, которые классифицированы с использованием критериев трансатлантического межобщественного консенсуса (TASC II) на основе местоположения и анатомии поражения. Эндоваскулярное вмешательство является предпочтительным методом лечения очаговых участков стеноза или окклюзии длиной <5 см (поражения TASC A и B) с ожидаемым техническим и клиническим успехом в течение 3 дней выше 95%. У пациентов с перемежающей хромотой проходимость после ангиопластики подвздошной артерии выше (85% через 3 года), чем при ангиопластике поверхностной бедренной / подколенной артерии (55% через 2 года).
Лечение поражений КИК или TASC C и D эндоваскулярными методами имеет более низкий уровень проходимости без стеноза, как правило, в диапазоне от 40% до 50% в течение 1 года. Факторы, связанные с неудачей ангиопластики, включают кальцификацию очага поражения, окклюзию, поражение большеберцовой артерии, сахарный диабет, курение. и почечная недостаточность. Приблизительно одна треть участков периферической ангиопластики потребует повторного вмешательства для поддержания проходимости без стеноза в течение первого года, но использование покрытых лекарством баллонов и стента снизило частоту стеноза ангиопластики.
Обоснование для сосудистых лабораторных исследований после вмешательства двоякое: 1) для документирования улучшения перфузии конечностей было достаточно, чтобы ожидать исчезновения симптомов (хромота и боль в покое) и признаков (заживление язвы) и 2) для выявления стеноза в месте ангиопластики как предвестник срыва процедуры. Дуплексное ультразвуковое сканирование определяет стеноз с уменьшением диаметра> 70% или низкой пиковой систолической скорости (ПСС) в обходном протезе или стент-графте является маркером для прогнозирования стеноза трансплантата.
Поскольку пациенты с ЗПА предрасположены к прогрессированию заболевания, включая стеноз, вызывающий миоинтимальную гиперплазию, внутри или рядом с местом ангиопластики, дуплексное ультразвуковое исследование является рекомендуемым методом диагностики. Во время процедуры можно производить допплерографию для оценки остаточного стеноза, что подходит для наблюдательных исследований и обеспечивает высокую точность выявления осложнений в месте ангиопластики по сравнению с прогрессированием ЗПА. Дуплексное ультразвуковое исследование может классифицировать тяжесть стеноза после ангиопластики и, таким образом, предоставить возможность выявить изменения от окклюзионных поражений высокой степени до тромбоза. Недостаточно полагаться на пациента, чтобы распознать неудачу ангиопластики на основании рецидива симптомов, особенно у пациентов, ведущих малоподвижный образ жизни, которые не проходят достаточное расстояние для развития перемежающей хромоты.
Ультразвуковое исследование пациентов после вмешательств
Артериальное исследование после эндоваскулярного вмешательства отражает наблюдение, проводимое после шунтирования нижних конечностей. Функциональный статус пациента документируется, включая любые новые или неразрешенные симптомы ЗПА, а перфузия конечностей оценивается физиологическим тестированием и дуплексным ультразвуковым сканированием участка ангиопластики на наличие аномалий. У больных с перемежающей хромотой первоначальное непрямое физиологическое тестирование должно подтвердить улучшение лодыжечно-плечевого индекса (ЛПИ до нормального (> 0,9) или повышенного (увеличение> 0,2 после процедуры) уровня, достаточного для улучшения пройденного расстояния. Конечности, леченные от КИК, должны иметь измерение давления на пальце ноги, чтобы проверить, достигнуто ли повышение до> 30 мм рт. ст. В конечностях с заживающими язвами стопы или ампутацией пальцев давление в пальце ноги> 40 мм рт. ст. предсказывает заживление.
Дуплексное ультразвуковое сканирование артерий конечности должно быть индивидуализировано в зависимости от того, является ли ЛПИ нормальным, ненормальным или у пациента есть кальцинированные большеберцовые артерии, которые препятствуют точному измерению давления в лодыжке. Если ЛПИ в норме и спектры скорости большеберцовой артерии в голеностопном суставе указывают на многофазный или трехфазный кровоток, визуализация места ангиопластики не требуется.
Положение пациента при дуплексном сканировании
Сканирование выполняется, когда пациент лежит на спине, нижняя конечность находится в слегка согнутом колене. Положение лежа на животе или сбоку можно использовать для визуализации подколенной артерии, большеберцового ствола и малоберцовых артерий. Визуализацию можно выполнять с помощью линейного преобразователя от 5 до 7 МГц.
Техника сканирования артерий на УЗИ после операции
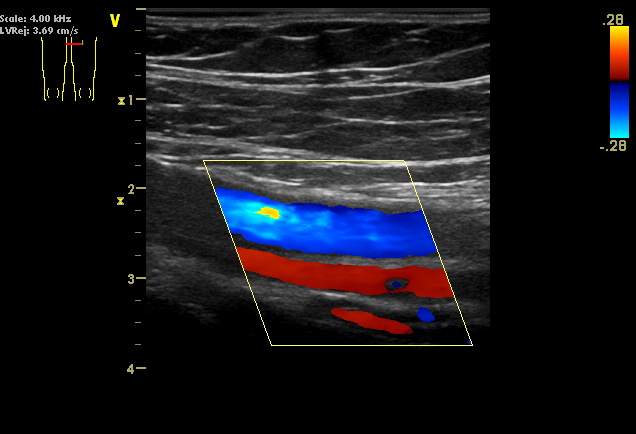
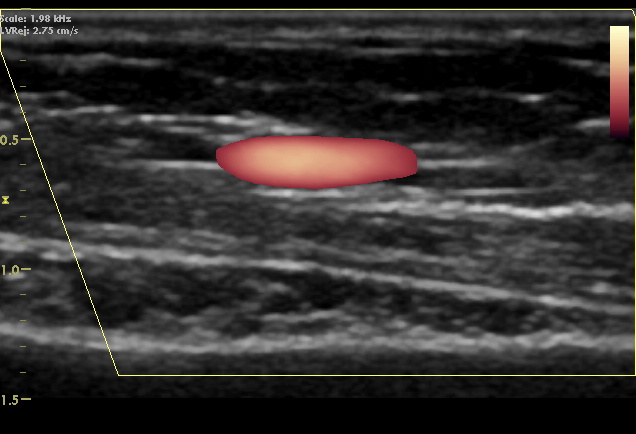
Дуплексное ультразвуковое картирование следует начинать на уровне общей бедренной артерии (ОБА), чтобы зафиксировать наличие нормальных многофазных скоростных спектров, указывающих на <50% проксимального стеноза аорто-подвздошной артерии или стеноза стента. Если форма волны скоростного спектра ОБА является монофазной, затухающей по сравнению с противоположной ОБА или имеет ненормальное (> 180 мс) время ускорения, следует выполнить дуплексную ультразвуковую оценку подвздошного сегмента. Затем дуплексное ультразвуковое картирование продолжается дистальнее от ОБА, чтобы включить поверхностную бедренную артерию (ПБА) и истоки глубокой бедренной артерии, визуализацию сегмента ПБА-подколенной артерии, включая место ангиопластики, и запись скоростных спектров большеберцовой артерии на уровне лодыжки. Врач должен предоставить достаточное количество дуплексных ультразвуковых изображений и записей сегментных скоростных спектров для интерпретации исследования по категориям «нормальное» или «ненормальное». Для документирования проходимости сосуда / просвета стента необходимо выполнить допплеровскую визуализацию в B-режиме и цветную допплеровскую визуализацию места ангиопластики. Характеристики артериальных бляшек и свидетельства деформации стента / стент-графта или утолщения интимы. Участки уменьшения диаметра просвета, турбулентный, нарушенный поток, идентифицированный по цветному или энергетическому допплеровскому изображению, должны оцениваться с помощью импульсного допплеровского спектрального анализа, записанного с использованием: относительной угловой коррекции 60 градусов к стенке сосуда / стента. Важно при ультразвуковом сканирования - «пройти» допплеровским контрольным объемом через область аномалии, чтобы определить местонахождение и измерить изменения ПСС. Измерение ПСС проксимально (ПСС прокс) до и внутри струя при стенозе (ПСС макс) позволяет рассчитать коэффициент скорости стеноза, Vr, где Vr = ПСС макс/ПСС прокс. Vr> 2 указывает на стеноз> 50% диаметра. Как ПСС, так и Vr и конечная диастолическая скорость (КДС) при стенозе используются для классификации степени тяжести стеноза. Результаты дуплексного УЗИ должны быть записаны на схематическом изображении артериального дерева нижней или верхней конечности, чтобы облегчить интерпретацию исследования и предоставить исходные данные для сравнения при оценке прогрессирования стеноза. У большинства пациентов одно только дуплексное ультразвуковое исследование дает достаточно информации, чтобы сообщить пациенту о стенозе в месте ЧТА и решить, следует ли проводить повторное вмешательство. После протезирования или имплантации стента ПСС следует измерять в 1 или 2 точках кондуита. Если регистрируется ПСС <50 см/с, следует провести более тщательное обследование на предмет проксимальных или дистальных окклюзионных поражений, поскольку низкий ПСС связан с тромбозом трансплантата.
Дополнительные данные перед проведением УЗИ артерий после операции
Целью исследования периферических артерий после вмешательства является предоставление объективной гемодинамической и анатомической информации о проходимости функциональной ангиопластики. У врача УЗИ должна быть информация о показаниях к вмешательству, обработанном участке (ах) артерии и выполненной эндоваскулярной процедуре. Измерение давления в конечностях в сочетании с дуплексным ультразвуковым сканированием артерий позволяет интерпретировать результаты исследования по категориям от «нормального», то есть проходимости без стеноза, до «тяжелого стеноза», причем последняя категория основана на пороговых критериях, подходящих для повторного вмешательства. Ультразвуковое исследование сразу после эндоваскулярного вмешательства подтверждает успешность или неудачу процедуры, документируя проходимость и наличие остаточного стеноза. Последующее УЗИ артерий основано на показаниях к процедуре, реже у активных людей, лечившихся по поводу перемежающей хромоты, но у пациентов, лечившихся от трофических язв, наблюдение должно быть аналогичным после шунтирования нижних конечностей.