Эхокардиография и источники эмболии (часть 4)
Клапанные вегетации на эхокардиографии
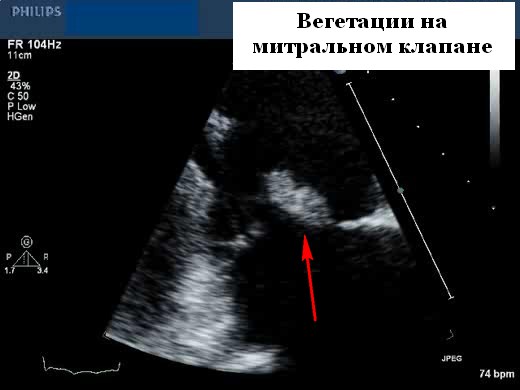
Вегетации из-за инфекционного эндокардита являются потенциально важными источниками эмболии, поэтому при подозрении необходимо проводить эхокардиографию. Как правило, у пациента в анамнезе есть рецидивирующая лихорадка и конституциональные симптомы, а также возможный провоцирующий фактор (недавняя стоматологическая или другая инвазивная процедура). Первичная идентификация вегетаций во время оценки потенциального источника эмболии становиться вероятной, поскольку диагноз обычно подозревается клинически. Таким образом, большая часть вегетаций выявляется на эхокардиографии до того, как возникают серьезные эмболические осложнения.
Эхокардиографические особенности при инфекционном эндокардите
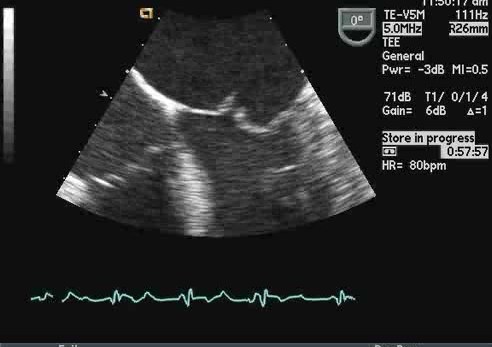
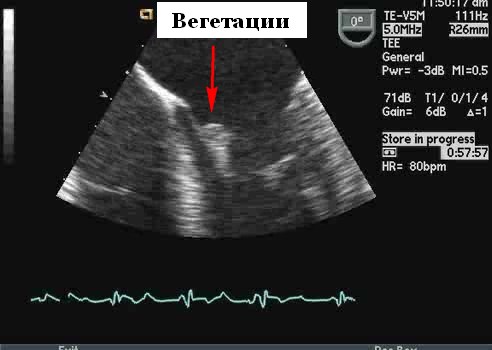
Вегетации имеют ряд типичных эхокардиографических характеристик, и диагноз обычно может быть установлен с относительно высокой степенью уверенности с помощью эхокардиографии в сочетании с клинической симптоматикой. Они кажутся менее отражающими (серыми) по сравнению с нормальной тканью клапана и расположены перед клапаном на линии струи регургитации (предсердная поверхность митрального клапана и поверхность желудочков створок аорты). Обычно они выглядят дольчатыми с неровными, плохо очерченными границами и имеют хаотическое движение, в отличие от других клапанных образований (фиброэластомы и т. д.), которые имеют тенденцию к более высокому отражению, с четко определенными границами и менее хаотичным движением. Тонкие протяженные клапанные прикрепления с узким основанием, скорее всего, будут неинфекционными фибринозными нитями, чем вегетациями. Признаки, которые помогают отличить вегетации от других образований, включают наличие разрушения створки, регургитации клапана и образования абсцесса или свища. Сообщается, что чувствительность трансторакальной эхокардиографии для выявления признаков эндокардита составляет от 44 до 60%, по сравнению с чувствительностью 88 и 100% для ЧПЭхоКГ. Мелкие вегетации (<3,0 мм) обычно не видны при трансторакальной визуализации. Еще труднее обнаружить инфекцию на протезах клапана с помощью трансторакальной эхокардиографии. Специфичность для любого метода высока (> 90%), хотя при более высоком разрешении чреспищеводной эхокардиографии повышенная чувствительность может происходить за счет немного сниженной специфичности (возможность маркировать небольшие доброкачественные фибринозные тяжи на нативных и протезных клапанах или незначительно подвижные шовный материал на протезах клапанов в виде мелких нитей).
Факторы, связанные с эмболией вегетациями
Риск эмболизации, связанной с вегетацией, варьируется в широких пределах (17–50%). Факторы, связанные с риском эмболии, включают их размер, подвижность и временные изменения размера вегетаций. Наиболее важным эхокардиографическим признаком, который позволяет прогнозировать риск эмболии, является размер вегетации. Если они размером> 10 мм, то имеют значительно более высокую частоту эмболических событий по сравнению с более мелкими вегетациями (47% против 19%). Увеличение или отсутствие изменений вегетации после 4–8 недель терапии связано с увеличением частоты эмболических событий (45% против 17%). Вегетации на митральном клапане имеют более высокий риск эмболии. Некоторые микроорганизмы связаны с образованием более крупных вегетаций, включая Staphylococcus aureus и группу организмов HACEK. Несмотря на адекватную антибактериальную терапию, вегетации могут стать организованными и сохраняться, и эти остаточные поражения с гораздо меньшей вероятностью будут давать эмболию.
Исторические данные свидетельствуют о том, что размер вегетации может быстро меняться при лечении, и при отсутствии других показаний к хирургическому вмешательству (серьезное разрушение клапана, образование абсцесса или свищей) разумной стратегией было лечение соответствующими противомикробными препаратами и повторная оценка проведения повторной эхокардиографии через 1–2 недели. Однако недавние данные показали, что ранняя (в течение 48 часов) операция по сравнению с традиционным лечением инфекционного эндокардита приводит к значительно меньшему количеству эмболических событий, 3% против 23% соответственно (отношение рисков 0,10; 95% доверительный интервал [ДИ] 0,01–0,82; P = 0,03). Не было существенной разницы в смертности от всех причин через 6 месяцев в группах раннего хирургического вмешательства и традиционного лечения (3% и 5% соответственно; отношение рисков 0,51; 95% ДИ 0,05–5,66; P = 0,59). Частота комбинированной конечной точки смерти от любой причины, эмболических событий или рецидива инфекционного эндокардита через 6 месяцев составила 3% в группе раннего хирургического вмешательства и 28% в группе традиционного лечения (отношение рисков 0,08; 95% ДИ 0,01–0,65; Р = 0,02).
Протезы клапанов на эхокардиографии
Предполагается, что эмболическое событие у пациента после протезирования клапана связано с протезом, пока не будет доказано обратное. Источником эмбола может быть тромбоз клапана, клапанные вегетации или тромб левого предсердия (при митральном протезе). В одной серии пациентов с протезами клапанов, перенесших чреспищеводную эхокардиографию для исследования потенциального источника эмбола, тромб был обнаружен на клапане примерно в 25% случаев. Для механических протезов общая частота тромбоэмболии составляет 0,7–1% на пациента в год для тех, кто лечится антикоагулянтами - гораздо более низкий уровень (4% на пациента в год), чем у тех, кто не использует антикоагулянты. Относительный риск эмболии выше при протезах митрального клапана, чем при протезах аорты, что, скорее всего, связано с более низкой скоростью потока через митральный клапан. Чреспищеводная эхокардиография более предпочтительное исследование для оценки протезов механических клапанов. Из-за акустического затенения поверхность со стороны ЛП не может быть хорошо видна с помощью трансторакального доступа, а протезы аорты обычно лучше видны из чреспищеводного доступа. Вегетации или тромбы на этих клапанах могут выглядеть одинаково, хотя вегетации обычно связаны с конституциональными симптомами и возможной периклапанной регургитацией или частичным раскрытием клапана. Тромб обычно возникает при неадекватной антикоагуляции. Обычно тромб является подвижным на створках клапана и клапанном кольце, связан с эффектом спонтанного эхоконтрастирования и может вызывать обструкцию клапана с повышенным допплеровским градиентом.
Лечение тромба механического клапана зависит от его тяжести и гемодинамических последствий. Пациенты с признаками обструкции клапана обычно страдают от нарушенной сердечной гемодинамики и традиционно нуждаются в срочной операции. В настоящее время тромболизис становится эффективной альтернативой. Тем, у кого нет признаков значительной обструкции, необходима агрессивная и требовательная антикоагулянтная терапия.
Фибриновые нити / выросты (экскресценции) Лямбла на эхокардиографии
Литература, посвященная этим двум терминам, несколько сбивает с толку, и иногда они используются как синонимы. Хотя термин «наросты (экскресценции) Лямбла» обычно применяется только к тем, которые находятся на аортальном клапане, нет никаких доказательств того, что митральные «фибринозные тяжи» отличаются. На эхокардиографии эти тяжи тонкие (до 1,5 мм в ширину), удлиненные (до 10 мм в длину), часто множественные и расположены на линии закрытия створки, на предсердной стороне митрального клапана и на желудочковой стороне аортального клапана.
Гистологически они состоят из ядра соединительной ткани с коллагеном и эластическими волокнами или из бесклеточного гиалинового материала, покрытого эндотелием. Они также были обнаружены на протезах клапанов. На эхокардиографии они одинаково часто встречаются у представителей обоих полов и всех возрастных групп, что отрицает их прежде всего «дегенеративное» явление. Они очень распространены (распространенность~ 40%), причем митральный клапан является более распространенным местом, чем аортальный клапан. Роль этих наростов клапана в сердечной эмболии неясна. Первоначальные ретроспективные исследования предполагали наличие связи. Однако более поздние данные не показали какой-либо связи с эмболическими событиями, и, похоже, они не меняются с течением времени. Таким образом, согласно имеющимся данным, они не считаются серьезным источником эмболии и не требуют лечения.
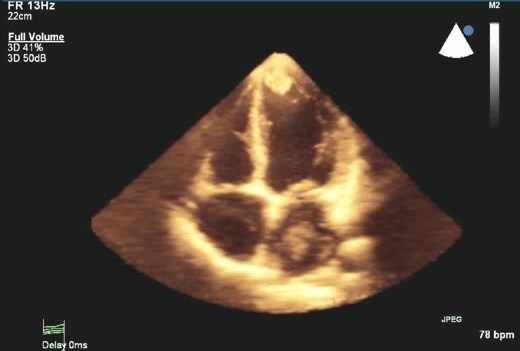
Папиллярная фиброэластома на эхокардиографии
Эти редкие доброкачественные опухоли являются наиболее распространенным типом клапанной опухоли. Они чаще встречаются на аортальном клапане, чем на митральном, но могут возникать в любом месте эндокарда. С эхокардиографической точки зрения они обычно имеют небольшие размеры (<20 мм в диаметре), округлые или овальные по форме с хорошо разграниченными границами, имеют однородную текстуру и более эхогенные, чем тромбы. Обычно они одиночные, более половины из которых имеют ножку и подвижны. При эхокардиографии чаще всего они наблюдаются на аортальной стороне створок аортального клапана или предсердной стороне створок митрального клапана. Многие обнаруживаются случайно, так как обычно они не вызывают клапанной дисфункции.
В самой крупной опубликованной серии, за которой наблюдали в среднем почти 2 года, неврологические события составляли 6,6%. Сообщается, что наличие ножки (и, следовательно, подвижность опухоли) является предиктором риска эмболии. Неясно, вызваны ли эмболические осложнения тромбообразованием на этих опухолях или эмболизацией фрагментов самой опухоли. Текущее лечение этих опухолей остается неясным. Нет данных об эффективности антикоагулянтной или антитромбоцитарной терапии, хотя лечение аспирином кажется чувствительным. При их обнаружении на эхокардиографии могут наблюдаться бессимптомные пациенты с небольшими неподвижными опухолями. Неясно, следует ли удалять большие подвижные опухоли у бессимптомных людей. При эмболии обычно рекомендуется хирургическое вмешательство.