Внутримышечная гемангиома и УЗИ
Гемангиомы — это аномальные пролиферации кровеносных сосудов, составляющие 7% всех доброкачественных опухолей мягких тканей. Их истинную частоту и распространенность трудно подсчитать, так как большинство поражений небольшие и бессимптомные. Эти поражения в основном врожденные, но примерно 20% могут быть связаны с травмой. Установлено что рост, фибрадипозная замена, внутрисосудистое свертывание, атрофия и инволюция происходит в 90% в возрасте до 30 лет, а также имеется низкая заболеваемость у пожилых людей. Данные сосудистые образования чаще всего встречаются в подкожной жировой ткани, но также могут быть обнаружены в мышцах. Внутримышечные гемангиомы на УЗИ составляют примерно 0,8% всех доброкачественных опухолей мягких тканей. Пороки развития чаще всего локализуются в бедре (36%), за которым следует икроножная мышца, в верхних конечностях образования встречаются реже. Гистологически внутримышечные гемангиомы можно классифицировать на 4 типа в зависимости от размера сосуда: кавернозный, капиллярный, венозный и смешанный, а по УЗИ следуя характеру кровотока. Данную патологию еще называют внутримышечной гемангиомой Энзингера по автору, который подробно описал патологию в журнале "РАК" (Allen PW, Enzinger FM. Hemangioma of skeletal muscle. An analysis of 89 cases. Cancer. 1972 Jan;29(1):8-22.).
Клиническое обследование при внутримышечной гемангиоме
Внутримышечные гемангиомы редко подозреваются при дифференциальной диагностике скелетно-мышечной боли, так как их рост крайне медленный, но может усилиться от травмы или чрезмерной нагрузки на мышцу. При средней продолжительности симптомов на начальном этапе 13 месяцев хроническая боль в конечностях должна усилить подозрение на внутримышечную гемангиому. Хроническая боль и появление нового образования мягких тканей являются наиболее распространенными симптомами. Боль присутствует в 60% случаев и наиболее часто встречается в длинных и узких мышцах. Боль часто усиливается при нагрузке на задействованные мышцы из-за расширения сосудов и увеличения регионарного кровотока, что приводит к опуханию и сжимающей боли.
Клинические данные, подтверждающие диагноз гемангиомы, включают изолированную пульсацию, локальное увеличение конечности в зависимости от мышечного напряжения, сжимаемость, повышение температуры, мышечную контрактуру, болезненность при пальпации и мышечную слабость. Большие и/или поверхностные гемангиомы могут быть связаны с деформациями нижних конечностей, изменением цвета кожи, ушибом или пульсацией. Редко они могут шунтировать кровоток и вызывать сердечные шумы и застойную сердечную недостаточность.
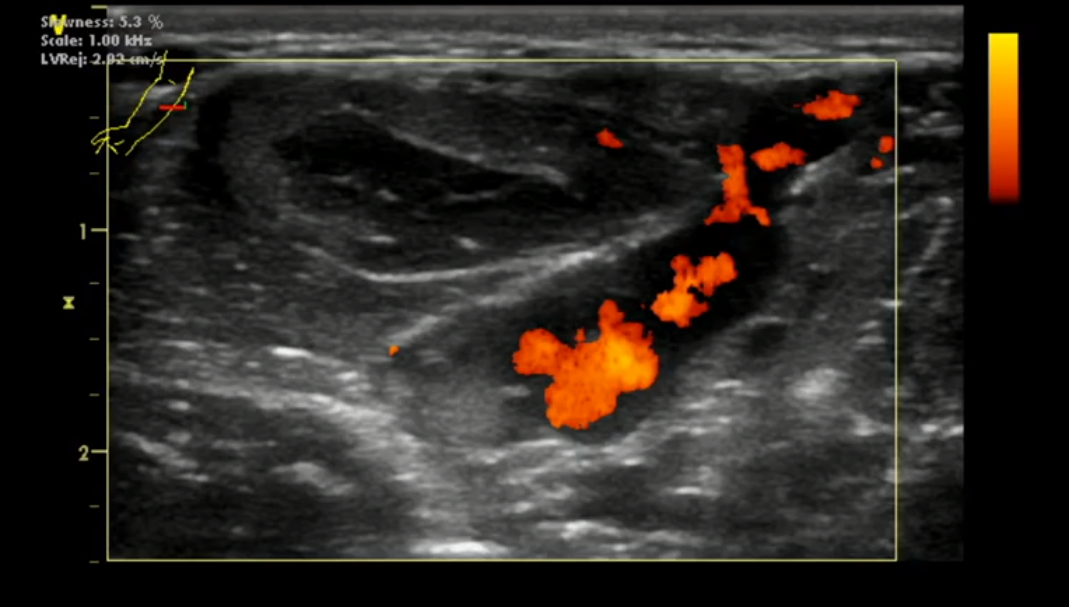
Исследование пациента с помощью УЗИ и других методов
Рентген с последующей магнитно-резонансной томографией (МРТ) является типичной последовательностью визуализации для исследования жалоб на конечности и чаще всего ставит окончательный диагноз. МРТ является диагностической процедурой выбора, поскольку она надежно отличает гемангиомы от злокачественных опухолей без необходимости биопсии. Округлые кальцификации мягких тканей при некоторых гемангиомах можно увидеть на рентгеновских снимках, называемых флеболитами или «венозными камнями». УЗИ костно-мышечной системы может подтвердить сосудистое образование и является эффективным методом для контроля при лечении внутримышечных гемангиом. Ультразвуковое исследование не позволяет достоверно определить патогномоничные особенности гемангиом, но оно может выявить аномальные доплеровские паттерны или особенности, согласующиеся с флеболитами. С расширением использования УЗИ методика может играть более важную роль в диагностических исследованиях этой патологии в будущем. Компьютерная томография была полезна для исключения других типов опухолей, но не всегда надежна при определении гемангиом. Иногда ангиография необходима, чтобы продемонстрировать мелкие сосудистые детали гемангиомы. Это может быть полезно, когда предполагается эмболизация или хирургическая резекция сложных поражений. Большинство исследований визуализации идентифицируют признаки, указывающие на внутримышечную гемангиому (и, таким образом, на доброкачественную опухоль); как таковая, биопсия редко необходима, чтобы исключить злокачественный процесс. Однако, если остается неопределенность в отношении диагноза после клинического обследования и визуализации, рекомендуется сделать открытую или тонкоигольную биопсию.
Лечение внутримышечной гемангиомы
Множественные методы лечения доступны для симптоматической внутримышечной гемангиомы. Варианты включают консервативное лечение, системные кортикостероиды, эмболизацию, облучение, склеротерапию и хирургическое иссечение. Каждый случай требует тщательного рассмотрения уникальных характеристик этого поражения и степени функциональных нарушений пациента. Хотя истинные внутримышечные гемангиомы не имеют злокачественного потенциала, все стратегии лечения должны включать регулярное наблюдение, в том числе и на УЗИ.
Консервативное лечение является первой линией лечения почти всех изолированных внутримышечных гемангиом. Мониторинг с использованием УЗИ с регулярным наблюдением подходит для минимально беспокоящих пациента поражений. По данным литературы из этих минимально симптоматических внутримышечных гемангиом примерно 75% и 60% не решили подвергнуться хирургическому вмешательству через 2 и 10 лет соответственно. Когда степень боли или функционального нарушения требует большего вмешательства, чем просто наблюдение, неоперативные меры могут уменьшить симптомы по мере того, как развивается порок развития, включая изменение активности, компрессионные предметы одежды, повышение положения конечности, нестероидные противовоспалительные препараты и физиотерапию. Наибольшего облегчения можно избежать, избегая чрезмерного использования напряжения мышц, которые содержат порок развития, тем самым изменяя зависящий от вазодилатации отек и боль. В большинстве случаев длительное неоперативное лечение приводит к постепенному разрешению симптомов. При сложных гемангиомах, системных гемангиоматозных заболеваниях или безуспешном консервативном лечении следует обратиться к сосудистым хирургам.
Из-за самоограниченной природы большинства внутримышечных гемангиом и различных результатов при инвазивной терапии хирургическое вмешательство не требуется, если показания к хирургии не являются убедительными. Быстрый рост опухоли, непреодолимая боль, риск локального некроза кожи, тромбоцитопения, косметические или функциональные нарушения или подозрение на злокачественность могут потребовать хирургического вмешательства. Характеристики, которые делают поражения лучше для хирургических кандидатов, являются высоко локализованными, хорошо очерченными одно-мышечными и с минимальными местоположениями.
Поскольку гемангиомы имеют сложный и инфильтративный характер, нормальная ткань должна быть удалена далеко за пределы грубых краев поражения, чтобы предотвратить рецидив. Неполное хирургическое удаление - самый большой фактор риска для повторения ее развития, и адекватное удаление может привести к изнурительным осложнениям. Риск рецидива опухоли после удаления является переменным, варьируясь от 18% до 61%, хотя кровотечение остается наиболее распространенным осложнением. Доступны дополнительные методы лечения сосудистых мальформаций, но они редко используются вторично по отношению к побочным эффектам и менее успешным отдаленным результатам. Хирургическое иссечение иногда нецелесообразно, так как не все пациенты согласны на операцию, и существуют сложные инфильтрирующие поражения высокого риска. В этих случаях могут быть полезны склеротерапия, кортикостероиды, лучевая терапия или эмболизация. Эмболизация может контролировать боль при неоперабельных поражениях и в сочетании с хирургическим удалением для уменьшения кровопотери и послеоперационного рецидива. Были достигнуты благоприятные результаты при множественной склеротерапии области внутримышечной гемангиоиы, и они могут быть рассмотрены в отдельных случаях. Показания к лучевой терапии и системным кортикостероидам немногочисленны, так как они используются в основном при системных заболеваниях.
Случай в нашей практике разбирается на форуме.
