2:42 PM УЗИ бицепса |
При проведении ультразвукового исследования мышц, различные расстройства могут включать патологию мягких тканей бицепса. Но некоторые изменения, связанных с конкретными анатомическими особенностями, без проведения УЗИ плеча и локтя, могут иметь перекрывающиеся симптомы и их клинически легко спутать между собой.
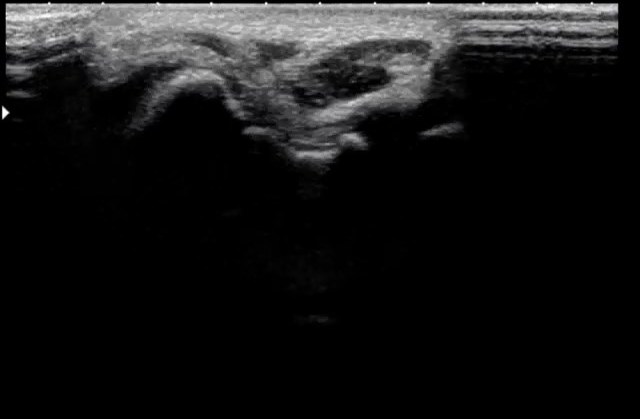
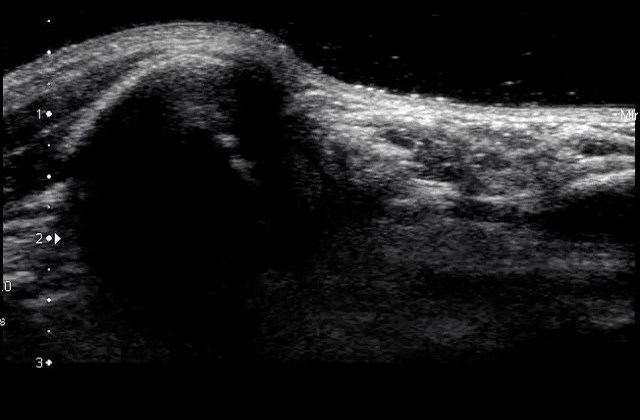
Одна из наиболее распространенных причин острой боли в передней части локтевого сустава с которым приходиться сталкиваться на ультразвуковом сканировании - это разрыв дистального сухожилия бицепса. По данным УЗИ бицепса на данную патологию приходится менее 5% всех поражений сухожилия этой мышцы, поскольку ее проксимальные повреждения гораздо более распространены. Как правило, они возникают после 40 лет (в среднем 55 лет) у людей, занимающихся физическим трудом, которые пытаются поднять что-то тяжелое (например, тяжелоатлеты и бодибилдеры) или во время активного эксцентричного сокращения двуглавой мышцы, против сопротивления. Разрывы дистального сухожилия бицепса по нашим данным на УЗИ плеча и локтевого сустава могут произойти, чаще всего, с его отслоением от лучевой бугристости, внутрисухожильно или травма происходит на уровне мышечно-сухожильного соединения. На ультразвуковом сканировании плеча, сухожилие бицепса похоже на других сухожилия, существует относительно гиповаскулярная зона вблизи дистального сухожилия бицепса, примерно 10 мм от его крепления к лучевой бугристости. Повторяющиеся удары в эту зону между лучевой и локтевой костью во время движений, связанных с пронацией по-видимому являются предрасполагающим фактором для начала дегенеративного процесса в структуре сухожилия. В большинстве случаев, на УЗИ мышц, разрыв дистального сухожилия двуглавой связан с разрывом фиброзного кольца апоневроза, но эта последняя структура может также оставаться неизменной. Клинически, полный разрыв сухожилия сопровождается болью и ощутимым дефектом с проксимальной шишкой в передней части плеча, связанной с сокращенной мышцей. Хотя движение руки будет слабым, сгибание в локте сохраняется в связи с сильным действием мышц плеча. Наоборот, супинация предплечья будет более серьезно скомпрометирована из-за ограниченной прочности небольшой мышцы супинатора. В большинстве случаев клинический диагноз, который подтверждается на УЗИ мышц и суставов прост и не требует дополнительным методов диагностики.
Ранний диагноз дистальный разрыв сухожилия бицепса очень важно, потому что результат хирургического лечения улучшает состояние у пациентов, получавших ее в первые недели после травмы до возникновения спаек сухожилий, дегенеративных изменения мышечной ткани и жировой инфильтрации. Основные характеристики полного разрыва дистального сухожилия бицепса на УЗИ мышц включают отсутствие визуализации дистального сухожилия, которое появляется проксимально (оно убирается до более чем 10 см от радиальной бугристости), и обнаружение гипоэхогенной жидкости в сухожильном ложе, связанной с гематомой. Выпот является самым четким признаком разрыва сухожилия наряду с обнаружением его остатков. Датчики с высоким разрешением не всегда достаточно чувствительны, чтобы изобразить нормальный вид апоневроза, так как это очень тонкая фибриллярная полоса за круглым пронатором. Однако состояние апоневроза фиброзного кольца, не является критической проблемой, так как он не всегда участвует в хирургическом восстановлении разорванного дистального сухожилия бицепса. Кроме того, нет доказательств того, что степень ретракции сухожилия в себя отражает статус апоневроза. В тоже время, в случае его разрыва УЗИ мышц может распознать перифасцилярную жидкость вокруг передней и боковой стенки сгибательно-пронаторной группы мышц с более яркой ретракцией сухожилий.
Двуглаволучевой (локтевой) бурсит при ультразвуковой диагностикеДистальное сухожилие бицепса не содержит синовиальной оболочки, но оно покрыто паратеноном. В месте проксимальной вставки сухожилия, оно находится в контакте с двуглаволучевой бурсой. Эта бурса расположена между дистальным сухожилием бицепса и лучевой бугристости, чтобы уменьшить трение во время пронации предплечья. Двуглаволучевой бурсит - это редкое заболевание, которое может быть результатом нескольких причин (инфекции, воспалительной артропатии, амилоидоза и др.). Но чаще всего его появление на УЗИ локтевого сустава – это вторичные причины от повторяющихся механических травм, а также тендиноза и разрыва дистального сухожилия бицепса. На основании клинических наблюдений определяется отек двуглаволучевой бурсы, которые могут быть оценены в качестве неспецифического образования в локтевой ямке, часто связанные с болью в локте, особенно при движении сустава и ротация предплечья. Еще статьи по теме:
|
Блог
Главная » УЗИ суставов » 2017 » Август » 26 » УЗИ бицепса