ОРВИ у детей: причины, развитие, проявления, осложнения
Большинство обращений (до 60 %) к врачу-педиатру связаны с так называемыми ОРЗ - острыми респираторными (простудными) заболеваниями. ОРЗ, которые вызываются вирусами, называются острыми респираторными вирусными инфекциями (ОРВИ).
В холодное время года дети значительно чаще болеют ОРВИ любого возраста, так как после летнего отдыха возвращаются в детские дошкольные и школьные коллективы. Основная доля заболеваемости приходится на детей в возрасте от 1 до 6 лет (переносят в среднем от 3 до 6 ОРЗ в год). У старших детей и взрослых заболеваемость ОРВИ составляет в среднем 1-2 ОРЗ в год.
Число вирусов и их сероваров (разновидностей), способных стать причиной ОРЗ огромно. Например, риновирус имеет более 100 сероваров, вызывающих инфекционный процесс. Большой спектр одних только вирусных возбудителей создаёт трудности в разработке методов профилактики и лечении.
Возбудителями ОРВИ наиболее часто являются вирусы гриппа, парагриппа, аденовирусы, респираторно-синтициальный (РС-вирус), рино- и реовирусы. Большинство вирусов быстро гибнут от воздействия температуры, ультрафиолетовых лучей и дезинфицирующих средств. Только рео- и аденовирусы длительно сохраняются в окружающей среде.
Многообразные ОРВИ способны быстро распространяться (ограниченные вспышки) в детских коллективах (спорадические случаи).
Один раз в 3 года у населения отмечается подъём заболеваемости гриппом, который называют эпидемией, вызываемой новыми штаммами вируса, против которых у большинства людей отсутствует иммунитет.
Около 10% всех ОРЗ связаны с бактериальной микрофлорой – микоплазмами, хламидиями и бета-гемолитическим стрептококком группы А. Поэтому в большинстве случаев при лечении ОРЗ не требуется проведения антибактериальной терапии.
Источник инфекции – больные люди, особенно в первую неделю заболевания. Основноё путь передачи ОРВИ – воздушно-капельный и контактно-бытовой: капельки мокроты, содержащие вирусы, при чихании и кашле больного заражают окружающий воздух, а также предметы и вещи. Заражению способствуют близкое общение с больным, плохое проветривание помещения, нарушения санитарно-гигиенических норм.
Восприимчивость к ОРВИ и гриппу высокая у детей всех возрастов, включая новорождённых. Особенно часто болеют дети в яслях, детских садах, школах. Частые повторные заболевания возникают из-за того, что иммунитет после перенесенного ОРВИ вырабатывается только против одного вируса, то есть видоспецифический иммунитет. Заражение другим типом вируса приводит к новому заболеванию, даже если ребёнок ещё не поправился от предыдущего.
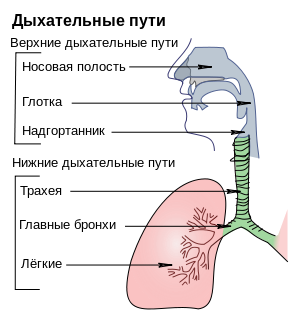
Входными воротами для инфекции являются верхние дыхательные пути, конъюнктива глаз и кишечник.
Первая фаза. Сначала вирусы фиксируются (адсорбируются) на эпителиальных клетках слизистых оболочек респираторного тракта, конъюнктивы глаз и кишечника. Затем развивается быстрая репродукция (размножение) инфекционных агентов в этих клетках и возникает воспаление на месте входных ворот (начальная фаза ОРВИ).
Вирусы гриппа, РС-вирусы, аденовирусы поражают верхние и нижние дыхательные пути с развитием бронхита, бронхиолита и синдрома бронхиальной обструкции (БОС).
Риновирусы преимущественно локализуются в носовой полости, а вирусы парагриппа – в гортани.
Вторая фаза – вирусемия. В кровь человека с вирусами поступают продукты гибели и распада клеток, которые оказывают негативное (токсическое) воздействие в основном на центральную нервную систему (головной и спинной мозг) и сосудистую систему. Нарушает циркуляция крови в мелких кровеносных сосудах (микроциркуляция) различных органах и системах.
В первые дни вирусной инфекции значительно снижается иммунитет. Поэтому возбудители ОРВИ создают условия для распространения бактериальной микрофлоры из верхних дыхательных путей в относительно стерильные отделы – околоносовые (параназальные) синусы, полость среднего уха, лёгкие, в которых также развиваются воспалительные процессы.
1. Грипп. Скрытый (инкубационный) период после контакта с больным человеком составляет от нескольких часов до 1-2 суток. Для гриппа типично внезапное (острое) начало с повышение темпаратуры тела до высоких (фебрильных) цифр (39-40ºС), озноба, головокружения и общей слабости (астения).


В раннем возрасте для интоксикации характерны вялость, плохой аппетит, снижение двигательной активности (гиподинамия). У более старших детей для этого синдрома свойственны головная боль, боли в мышцах, суставах и в животе, возможна рвота (токсический синдром поражения головного мозга).
В период разгара гриппа появляются слабо выраженные катаральные явления – сухой кашель, чихание, незначительное отделение слизи из носа, умеренное покраснение (гиперемия) слизистой оболочки стенок зева, бугристость задней стенки глотки, точечные кровоизлияния на мягком нёбе. В начале гриппа в анализе крови выявляется лейкоцитоз, а со 2-3 дня болезни – лейкопения (снижение числа лейкоцитов), нейтропения, лимфоцитоз, нормальное СОЭ. При резком токсикозе отмечается преходящие изменения со стороны мочевыделительной системы (транзиторное выявление в анализе мочи – белок, эритроциты).
На 3-4 день болезни состояние больных улучшается, температура тела снижается, уменьшается интоксикация. Через 1,5-2 недели наступает окончательное выздоровление. Однако в период выздоровления (реконвалесценсия) сохраняется слабость, повышенная потливость, утомляемость, сниженная температура тела (гипотермия) и др.
2. Парагрипп. Скрытый период до 2-7 дней. Начало болезни острое и проявляется следующими симптомами: температура субфебрильная (до 37,5-38ºС), слабая интоксикация, катаральные явления усиливаются в течение первых трёх дней. Характерен острый ларинготрахеит в виде упорного сухого и грубого («лающего») кашля, а также появляется осиплый голос. Насморк умеренный в виде серозно-слизистых выделений из носа. Отмечается гиперемия слизистой оболочки стенок зева, миндалин и передних дужек.
У детей раннего возраста (первых 3-х лет жизни) может быстро развиться стенозирующий ларинготрахеит (синдром крупа) – характерный синдром, иногда возникает обструктивный бронхит.
При отсутствии осложнений парагрипп длится 7-10 дней.
3. Аденовирусная инфекция. Скрытый период составляет 2-12 дней. Характерно острое начало с повышением температуры тела до высоких цифр (лихорадка), затем возникают насморк и кашель. Типична продолжительная (иногда двухволновая) лихорадка до 6 дней и более. Интоксикация умеренная. Основные проявления в виде фарингоконъюнктивальной лихорадки (ринит, фарингит, тонзиллит с отёчными миндалинами и фибринозно-плёнчатыми наложениями на них, конъюнктивит, возможно поражение глаз – кератит). Характерно увеличение регионарных лимфоузлов (шейных, подмышечных и др.), иногда печени и селезёнки. Такие разновидности аденовирусов, как серотипы 1, 2 и 5, могут продолжительно сохраняться в миндалинах в латентном состоянии, вызывая рецидивы аденоидита или тонзиллита.
4. Респираторно-синтициальная инфекция. Инкубационный период составляет 2-7 дней. В раннем детском возрасте, особенно в возрасте 1 года, характерно развитие бронхиолита. У более старших детей имеется лёгкое респираторное заболевание (ринит, фарингит) и острый бронхит. Температура тела невысокая, интоксикация слабо выражена.
5. Риновирусная инфекция. Скрытый период длится 1-6 дней и сопровождается обильным насморком. Характерно отсутствие интоксикации и повышения температуры. При выраженном рините (ринорея) появляется мацерация (слущивание) кожи вокруг ноздрей. Отмечается сухой кашель, покраснение век и слёзотечение.
Осложнения
Осложнения возникнуть могут в любое время заболевания. Чаще всего возможно развитие бронхита, бронхиолита, а присоединение бактериальной инфекции вызывает пневмонию, отита, фронтита, синусита. Редко появляются неврологические осложнения – менингит, менингоэнцефалит, невралгии (боли по ходу нервов), невриты, полирадикулоневрит, миокардит.
В раннем возрасте опасным для жизни является острый стенозирующий ларинготрахеит (круп).
При гриппе осложнениеями являются выраженный токсический синдром, геморрагический синдром (кровотечения), фебрильные судороги на фоне высокой температуры.
После перенесения ОРВИ возможны обострения хронических болезней (хронического тонзиллита и др.).