Гнойная аденопатия на УЗИ
Гнойная аденопатия при ультразвуковом исследовании
Ключевые факты. Терминология. Аденит, острый лимфаденит, интранодальный абсцесс. Образование гноя в лимфоузлах от бактериальной инфекции
Данные УЗИ при гнойной аденопатии
- Увеличенный узел с окружающим воспалением (целлюлитом), часто множественным
- Повышена кортикальная эхогенность, гипертрофия, отсутствие эхогенных ворот, центральная гипоэхогенность ± анэхгенные области
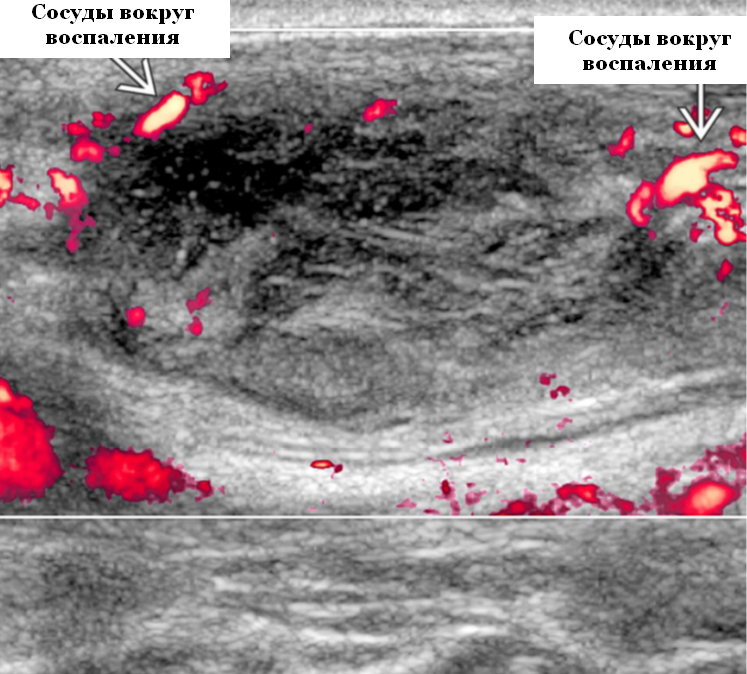
- Периферическая гиперваскулярность и отек мягких тканей
- УЗИ характеризует природу аденопатии и обеспечивает визуальное руководство для аспирации абсцессов
- Контрастная КТ лучше всего оценивает степень гнойных изменений и осложнений
Дифференциальный диагноз
- Туберкулезные лимфатические узлы
- Нетуберкулезные микобактерии лимфатических узлов
- Метастатические лимфоузлы
- Изменения в лимфатических узлах от неходжкинской лимфомы
- Жировая узловая метаплазия
Патология
- Золотистый стафилококк и стрептококк группы А наиболее частые возбудители
- Детские инфекции показывают кластеризацию организмов по возрасту
- Зубные инфекции, как правило, полимикробные и преимущественно анаэробные
Диагностический контрольный список
- Ищите первичный инфекционный источник на УЗИ. Фарингит, зубная инфекция, камни слюнных желез
- При любой инфекции шеи, необходимо оценить нет ли компрессии дыхательных путей, исключить тромбофлебит (чаще яремной вены) или псевдоаневризму сосудов
- У детей рассмотрите микобактериальный аденит не туберкулеза, если нет существенных воспалительных изменений
Основные характеристики на УЗИ
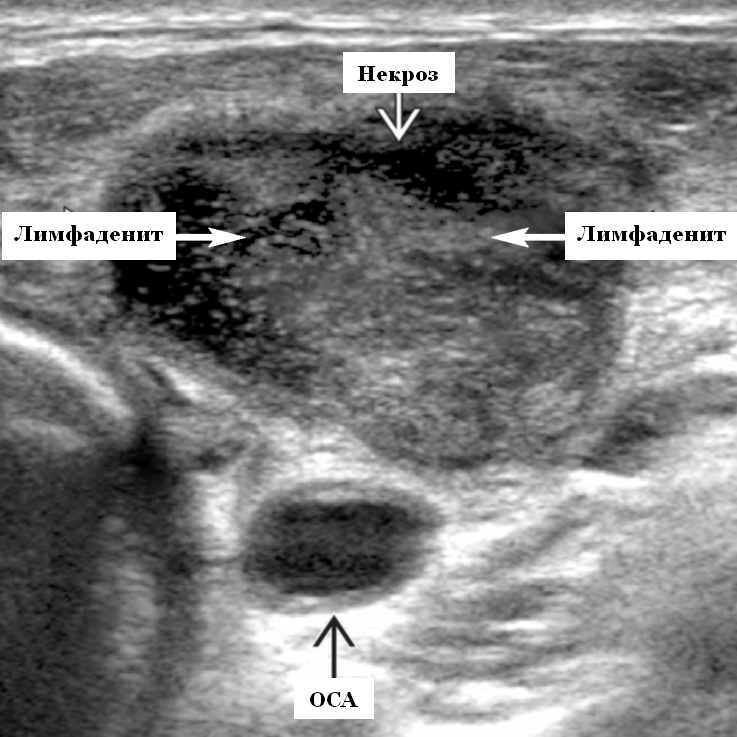
- Лучший диагностический ключ – проведение ультразвукового исследования. Обнаруживается увеличенный лимфатический узел с интранодальной жидкостью и окружающим воспалением (целлюлитом) может иметь множественное (групповое) поражение
- Расположение. Любая группа лимфоузлов головы и шеи. Чаще всего: югулогастральный, поднижнечелюстной, заглоточный. Односторонний или двусторонний
- Размер. Обычно увеличенный лимфатический узел или их слияние. Диапазон длины 1-4 см
- Морфология. Овально-округлый, большой узел. Часто плохо определяемые поля
Ультрасонографические данные
- Серошкальное УЗИ. Увеличенные гипоэхогенные лимфоузлы с плохо очерченными краями. Гипертрофия коры ± повышенная эхогенность. Потеря эхогенности ворот. Центральная гипоэхогенность ± анэхогенные кистозные участки с задним усилением. Целлюлит в окружающих мягких тканях. Утолщение кожи и подкожных слоев с наличием жидкости отека (гипоэхогенные пряди, появление синдрома «булыжной мостовой»)
- Цветной допплер. Повышенная васкуляризация, преимущественно на периферии лимфоузла и в воспаленных мягких тканях. Центральное отсутствие васкуляризации из-за интранодального некроза. Низкие показатели индексов сопротивления и пульсации
Результаты КТ. Утолщение стенки лимфоузла с центральной гиподентией / отсутствием усиления. Пряди соседних жировых и подкожных тканей. Если вспаление прогрессирует до абсцесса: нерегулярный, плохо очерченный, периферический отек с низкой плотностью
МРТ данные
• T1WI. Лимфатический узел с центральной низкой интенсивностью сигнала
• T2WI. Узел с диффузным или центральным сигналом высокой интенсивности. Насыщенность жира лучше всего демонстрирует окружающие гиперинтенсивные ткани
• T1WI C +. Отмечено периферическое усиление со слабо выраженным краем. Отсутствует центральное усиление
Рекомендации по визуализации
Лучший инструмент для постановки диагноза – проведение УЗИ, который обычно является методом визуализации 1-й линии для исследования отека шеи. Хорошо подходит для характеристики и оценки аденопатии. Обеспечивает наведение изображения для аспирации любых абсцессов. КТ требуется, если подозревается какое-либо глубокое расширение воспаления и поиск какой-либо основной причины инфекции. При проведении ультразвукового сканирования необходимо оценить анатомическую степень крупных абсцессов, обширных инфекций, глубоких мышц. Определить источник инфекции и возможные осложнения (нарушение дыхательных путей, тромбофлебит). Контраст при КТ следует применять, чтобы лучше оценить степень гнойных изменений
Дифференциальная диагностика при ультрасонографии
- Туберкулезные лимфатические узлы. Безболезненные, односторонние, низкие яремные и задние шейные лимфоузлы на УЗИ будут низкой плотности. Матовые узлы с кистозным некрозом ± окружающее воспаление. Кальцификация присутствует при рецидивирующем или пролеченном заболевании. Сильно реактивный кожный тест на туберкулез (проба Манту)
- Нетуберкулезные микобактерии лимфатических узлов. Асимметричные увеличенные лимфоузлы со смежными подкожными некротическими кольцевыми образованиями. Минимальная или отсутствующая подкожная жировая клетчатка. Кожный тест Манту слабо реактивен в ~ 55%. Чаще страдает детская возрастная группа, обычно ≤ 5 лет
- Метастатические лимфоузлы. На ощупь обычно безболезненные, жесткие узлы, нет горячей покрывающей кожи. На УЗИ круглые лимфатические узлы с отсутствующим эхогенным воротом ± внутренний некроз ± аномальная васкуляризация. Как правило, нет соседнего воспаления тканей, если только не присутствует экстракапсулярное распространение. Первичная опухоль часто проявляется в других местах
- Лимфоузлы неходжкинской лимфомы. Твердый, округлый, четко выраженный, гипоэхогенный лимфоузел с псевдокистным или сетчатым рисунком на УЗИ. Выраженная периферическая гиперваскулярность. Нет воспаления окружающих тканей. Вовлечены множественные цепи ± увеличенные лимфоузлы в остальной части тела
- Жировая узловая метаплазия. Хроническое воспаление приводит к жировому изменению узловых ворот. Плотность жира на КТ; интенсивность жира на МР. Четко выраженный узел, без воспалительных изменений
Патология. Основные характеристики
Этиология. Первичная инфекция головы и шеи. Соседние лимфатические узлы увеличиваются в ответ на возбудителя - реактивные узлы. Формы интранодального экссудата, содержащие богатую белком жидкость с мертвыми нейтрофилами (гной) - гнойные узлы. Если не лечить или неправильно лечить происходит разрыв гнойных узлов, и интерстициальный гной блокируется иммунной системой, образуется абсцесс в мягких тканях. Реактивные лимфатические узлы от вирусного патогена могут иметь вторичную бактериальную суперинфекцию, создавая гнойные лимфоузлы
Связанные аномалии. Основные причины инфекции головы и шеи включают фарингит, протоковое слюнное железо, зубной кариес - остеомиелит нижней челюсти
Общие патологические и хирургические особенности
- Быстро образованная опухоль шеи с эритематозной, теплой кожей
- Аспирация гноя является диагностической
Микроскопические особенности
- Острый инфильтрат воспалительных клеток на некротическом фоне. Наличие нейтрофилов и макрофагов. Отрицательное окрашивание для кислотоустойчивых бактерий
- Золотистый стафилококк и стрептококк группы А наиболее частые микроорганизмы
- Детские инфекции показывают кластеризацию организмов по возрасту. Младенцы <1 года: S. aureus, группа B стрептококк. Дети 1-4 года: с. aureus, группа А β-гемолитический стрептококк, атипичные микобактерии. 5-15 лет: анаэробные бактерии, токсоплазмоз, бартонелла (болезнь кошачьих царапин), туберкулез
- Зубные инфекции: обычно полимикробные; преимущественно анаэробные организмы
Клинические проблемы и проявления
- Наиболее распространенные признаки / симптомы. Болезненное образование шеи. Часто покрасневшая, горячая вышележащая кожа. Лихорадка, плохой оральный прием. Повышенные WBC и ESR
- Другие признаки / симптомы. Другие симптомы относятся к первоисточнику инфекции. Инфекция глотки или гортани. Пациент может иметь слюнотечение, дыхательные расстройства. Перитонзиллярная инфекция: может иметь тризм. Ретрофарингеальная или паравертебральная инфекция: может иметь ригидность затылочных мышц
- Клинический профиль. Молодой пациент с острым или подострым началом с мягкой опухолью шеи и лихорадкой
Демография. Возраст. Чаще всего наблюдается в педиатрической и молодой взрослой популяции. Одонтогенные инфекции шеи: взрослые дети
Естественная история и прогноз. Конгломерат гнойных лимфоузлов или его разрыв приводит к образованию абсцесса. Поверхностные абсцессы шеи: переднее или заднее шейное пространство, подчелюстное пространство. Глубокие абсцессы шеи: заглоточное или парафарингеальное пространство. Абсцессы в глубоком космосе могут быстро прогрессировать с компрессией дыхательных путей
Лечение
- Антибиотики только для небольших гнойных лимфоузлов и первичной инфекции
- Разрез и дренаж для крупных гнойных лимфатических узлов или абсцессов
- Аденит с атипичными микобактериями должны быть удален для предотвращения рецидива или свища / пазухи
Диагностический контрольный список.
- На УЗИ чаще встречается педиатрический пациент. Необходимо рассмотрим нетуберкулезный микобактериальный аденит, если нет существенных воспалительных изменений
- Взрослый пациент. Если инфекционная причина не очевидна, ищите зубную инфекцию ± остеомиелит нижней челюсти. Исключаем метастатическое заболевание с некротическими или кистозными лимфоузлами. Особенно, если воспалительная история или признаки отсутствуют
Итог
- Ищите первичный инфекционный источник на УЗИ и КТ. Фарингит, зубная инфекция, камни слюнных желез
- Оцените дыхательные пути на предмет компрессии при любой инфекции шеи. Большая проблема в диагностике создается при глубоких инфекциях
- Осмотреть на УЗИ сосудистые структуры на предмет тромбофлебита, псевдоаневризмы