Пролапс митрального клапана на эхокардиографии
Пролапс митрального клапана (ПМК) является наиболее распространенной причиной митральной регургитации в развитых странах. Он также известен как дегенеративное или миксоматозное заболевание митрального клапана и включает спектр, с его самой легкой формой, известной как фиброэластический дефицит, и наиболее тяжелой формой болезни Барлоу. В этой статье мы обсудим этиологию, диагностику на эхокардиографии и лечение ПМК.
ЭТИОЛОГИЯ ПРОЛАПСА
Форма ПМК, известная как фиброэластический дефицит, возникает, когда происходит острая потеря механической целостности из-за нарушений структуры и / или функции соединительной ткани митрального клапана. Как правило, это приводит к локализованному пролапсу одного сегмента из-за удлиненных хорд или складчатости створок из-за разорванных хорд. Пациенты чаще всего поступают на обследование на шестом десятилетии жизни с относительно короткой историей митральной регургитации (МР).
Напротив, болезнь Барлоу возникает в результате избытка миксоматозной ткани, вторичной по отношению к аномальному накоплению мукополисахаридов и утолщению одной или обоих створок и всех или только нескольких хорд. Эта миксоидная инфильтрация приводит к толстым, громоздким, избыточным «парусящим» створкам и удлиненным хордам. В целом эта форма лучше всего распознается при визуализации и при хирургическом вмешательстве как многосегментный пролапс. Из-за этого хронического процесса болезнь Барлоу обычно диагностируется в молодом возрасте, и в течение многих десятилетий у пациентов обычно наблюдают легкую митральную регургитацию и хорошо сохранившийся размер левого предсердия и желудочка, пока не возникают показания к операции, которые часто не встречаются в четвертом или пятом десятилетии жизни.
ДИАГНОЗ С ПОМОЩЬЮ ЭХОКАРДИОГРАФИИ
Конкретный диагноз фиброэластического дефицита по сравнению с болезнью Барлоу часто трудно окончательно определить по общему или гистологическому виду митрального клапана из-за совпадения этих заболеваний. Некоторые ПМК, которые, по-видимому, являются вторичными по отношению к фиброэластическому дефициту, на самом деле могут представлять собой формальное проявление болезни Барлоу и демонстрируют миксоидную инфильтрацию при последующем гистологическом исследовании. Тем не менее, предоперационная дифференциация степени и места поражения митрального клапана имеет решающее значение для направления к хирургу, определения оптимальной хирургической стратегии и послеоперационного исхода. Повреждения, возникающие в результате болезни Барлоу, являются сложными и часто требуют превосходных хирургических навыков для достижения успешного восстановления, тогда как поражения, возникающие в результате фиброэластического дефицита, более локализованы и, как правило, могут быть использованы с помощью простых методов восстановления, успешно достижимых большинством кардиоторакальных хирургов. Плохое дооперационное планирование может привести к неудачному восстановлению или переходу на замену клапана с менее благоприятными исходами у пациентов со сложными заболеваниями клапанов.
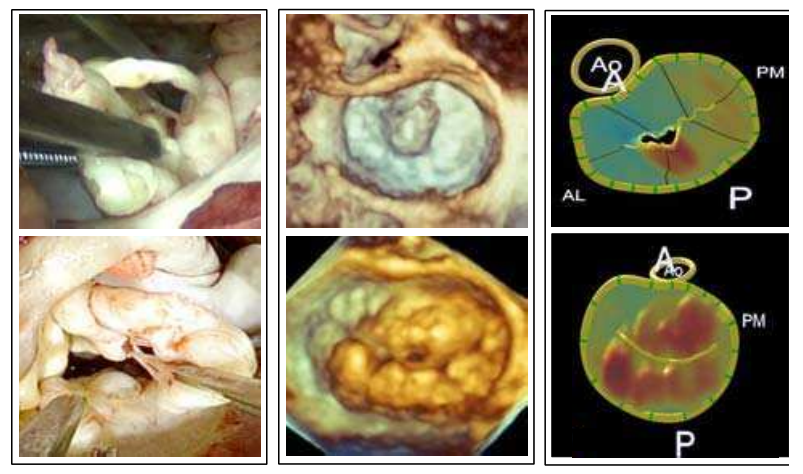
Трехмерная эхокардиография (3D) значительно улучшила способность диагностировать и лечить ПМК. Многочисленные исследования показали, что 3D превосходит 2D в точной диагностике ПМК по сравнению с хирургическими данными. 3D эхокардиография менее зависима от оператора и более воспроизводима, чем 2D на любом уровне знаний патологии. Кроме того, 3D чреспищеводная эхокардиография (TEE) правильно идентифицировала пролапс у 92% пациентов против 78% пациентов, использующих 2D TEE. 3D ЭхоКГ также улучшила количественную оценку связанной регургитации.
Параметрические карты преобразуют 3D эхокардиографические изображения митрального клапана в цветные топографические изображения анатомии митрального клапана. Цветовые градации на параметрических картах указывают на расстояние створки от плоскости митрального кольца до левого предсердия. Использование этих карт было продемонстрировано для повышения точности диагностики и воспроизводимости интерпретации начинающими врачами по сравнению с 2D эхокардиографией. В последнее время сообщалось, что эти карты улучшают дифференциацию пролабирования митральной створки от частичного надрыва при учете седловидной формы митрального кольца. При 2D-эхокардиографии пролапс митрального клапана идентифицируется, если кончик митрального клапана и створки находятся над кольцевой плоскостью в конце систолы. Напротив, прогиб нормального митрального клапана идентифицируется, если тело створки выступает над кольцевой плоскостью, но кончик створки остается в или ниже кольцевого пространства в конце систолы.
При использовании 3D эхокардиографии на створках параметрических карт можно идентифицировать вздутие створки, когда линия коаптации между передней и задней створкой не повреждена, а область максимального отклонения створок в левое предсердие не распространяется на зону коаптации. Точно так же пролапс клапана идентифицируется, когда линия коаптации нарушается пробелами за счет нарушения герметичности, а область максимального отклонения створок расширяется в зону коаптации.
В дополнение к улучшению визуальной оценки клапана, эти карты также позволяют количественно оценить параметры митрального клапана, такие как степень пролабирования створки и площадь кольца. Это обеспечило получить дополнительные факторы для рассмотрения при дифференциации болезни Барлоу от фиброэластического дефицита. 3D эхокардиография может количественно определить высоту пролабирования от зоны коаптации со значением отсечки 1,0 мм и может различать нормальные клапаны и ПМК. Тогда как объем провисания на 3D эхокардиографии со значением отсечки 1,15 мл может различать болезнь Барлоу и фиброэластический дефицит. Следует отметить, что эти измерения оказались очень воспроизводимыми.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ МИТРАЛЬНОГО КЛАПАНА
Количественное определение на 3D эхокардиографии также применяется у пациентов с ПМК, перенесших восстановление митрального клапана. Высота пролапса и площадь передней поверхности створки, полученные из параметрических карт 3D эхокардиографии, могут точно предсказать сложность хирургического восстановления, независимо от этиологии митральной регургитации. Кроме того, с помощью трехмерного количественного определения было обнаружено, что трехмерные размеры фиброзного кольца были точными и воспроизводимыми по сравнению с прямыми интраоперационными измерениями. Кроме того, пациенты с ПМК имеют значительно большие кольцевые размеры, чем контрольные пациенты во время диастолы. Контрольные пациенты имеют раннее систолическое переднезаднее движение фиброзного кольца, увеличенную высоту и большую глубину формы седла фиброзного кольца с неизменным межкомиссурным диаметром. В тоже время пациенты с ПМК имеют в основном неизмененные кольцевые размеры, хотя и со значительным расширением внутренних краев и менее седловидную форму. После восстановления кольцевое пространство у пациентов с ПМК становиться меньше, но оно по-прежнему испытывает недостаток систолической формы седла.
В целом чреспищеводная 3D эхокардиография предоставляет более подробную информацию о патоморфологических изменениях митрального клапана, что позволяет применять индивидуальный, а не стандартный подход, при котором предустановленная операция выполняется в соответствии с системой классификации Карпентье. Это особенно важное изменение в хирургическом подходе к миксоматозному заболеванию митрального клапана, поскольку у пациентов часто имеется более одного механизма митральной регургитации, что ограничивает полезность системы классификации Карпентье.
3D эхокардиография также выдвинула на первый план различные конформационные изменения, которые происходят между болезнью Барлоу и фиброэластическим дефицитом после восстановления митрального клапана. Неудивительно, что кольцевые диаметры и площадь митрального клапана были значительно уменьшены для обоих объектов заболевания после хирургии. Однако было обнаружено, что кольцевое пространство митрального клапана больше у пациентов с болезнью Барлоу, что согласуется с различными средними размерами мягких имплантированных им протезных колец. Кроме того, большее уменьшение площади задней створки у пациентов с болезнью Барлоу по сравнению с фиброэластическим дефицитом согласуется с более высокой частотой резекции задней створки выполненного для этого типа дегенеративного заболевания.
Склонность к развитию переднего систолического движения после восстановления митрального клапана, в частности, зависит от степени митрально-аортальных и септо-аортальных углов, наличия избыточной ткани клапанов и смещения линии митральной коаптации в направлении задней створки, все из этих признаков может быть хорошо охарактеризовано при проведении 3D эхокардиографии. Анализируя объем избыточной длины передней и задней створки, площади поверхности и пролабирующего объема до и после операции, анализ 3D ЭхоКГ помогает выявить пациентов, которые наиболее подвержены риску развития переднего систолического движения.
Подведем выводы:
|
Дифференциальные признаки |
Болезнь Барлоу |
Фиброэластический дефицит |
|
Патофизиология |
Избыточное утолщение ткани створки из-за накопления мукополисахаридов |
Потеря механической целостности из-за нарушения производства соединительной ткани |
|
Типичные возраст |
Младше 60 лет |
Старше 60 лет |
|
Анамнез болезни |
От нескольких левой до десятилетий |
Несколько дней или месяцев |
|
Клиника |
Среднесистолический щелчок и позднесистолический шум |
Впервые выявленный голосистолический шум |
|
Поражение створок |
Мультисегментарное, парусящие и утолщенные створки |
Часто один сегмент, надрыв или разрыв хорд, истончение створок, возможно локальное утолщение |
|
Тип дисфункции |
Прогиб обеих створок |
Ограничена единственным пролабирующим сегментом, отрыв хорд |
|
Хирургия |
Более сложная |
Более простая |
