Дисбиоз (дисбактериоз) у детей
В последние годы исследования кишечной микрофлоры у детей носят массовый характер в детских поликлиниках. Диагноз «дисбактериоз кишечника» стал одним из наиболее популярных у педиатров в России, который не отмечен соответствующим шифром в международной классификации болезней (МКБ10 и МКБ11). В зарубежной литературе чаще используются термины «нарушение бактериального гомеостаза», «дисбиоз», «нарушение нормальной кишечной флоры».
Эубиоз кишечника - оптимальное соотношение микроорганизмов, представителей нормальной кишечной флоры, которые находятся в дистальном отделе тонкой кишки (в незначительном количестве) и в толстой кишке (в преобладающем большинстве). Дисбиоз (дисбактериоз) кишечника – изменение количественных соотношений и состава его микрофлоры, характеризующееся уменьшением количества или исчезновением обычно присутствующих микроорганизмов с появлением и доминированием атипичных, редко встречающихся или несвойственных форм.
Дисбактериоз кишечника не может употребляться в качестве основного диагноза, всегда вторичен и не имеет специфических клинических эквивалентов. Именно поэтому более правильно говорить не о лечении, а о коррекции этого состояния. Дисбактериоз кишечника часто возникает у детей первого года жизни. Любая кишечная инфекция в этом возрасте в 100 % случаев сопровождается дисбиозом. Дисбактериоз осложняет и затягивает течение основного заболевания. Он может быть для него как неблагоприятным фоновым состоянием, так и осложнением.
Формирование микрофлоры кишечника
Новорождённый ребёнок из гнотобиологических (стерильных) условий внутриутробной изоляции попадает в окружающий мир и подвергается микробной колонизации. Основным источником облигатной микрофлоры для новорождённого является мать. Этот механизм, сложившийся эволюционно путём передачи бифидобактерий через родовые пути и контакт с грудью матери, имеет определяющее значение для здоровья ребёнка. Иммунные факторы материнского молока (в первую очередь молозива): секреторный IgA, лактоферрин, лизоцим, макрофаги, лимфоциты, бифидус-фактор, а также бета-лактоза – блокируют колонизацию кишки условно-патогенными микроорганизмами. В профилактике дисбактериоза кишечника большое значение имеет раннее прикладывание новорождённого к груди матери (в первые 30 минут, не позже 2-х часов от момента рождения).
Микроорганизмы, в норме заселяющие толстую кишку, подразделяются на 3 группы:
- главная (бифидобактерии и бактероиды);
- сопутствующая (молочнокислые бактерии, штаммы полноценной кишечной палочки, фекальные энтерококки);
- остаточная (кишечные палочки со сниженными ферментативными свойствами, кокковые формы, изредка грибы, протей и др.).
Главная и сопутствующая флора именуется ещё облигатной, а остаточная - факультативной. Если облигатную флору кишечника ребёнка принять за 100%, то до 98% ее составляют: бифидобактерии (более 20 видов); эубактерии (более 30 видов, вариабельные по величине коккопалочки); пропионовокислые бактерии (анаэробные палочки) и спиралевидные микроорганизмы. Все это анаэробные грамположительные, не образующие спор, микроорганизмы.
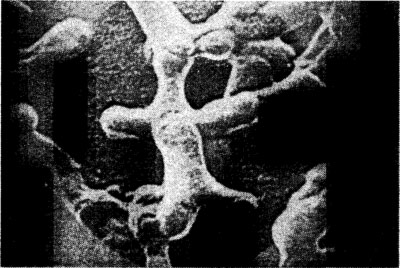
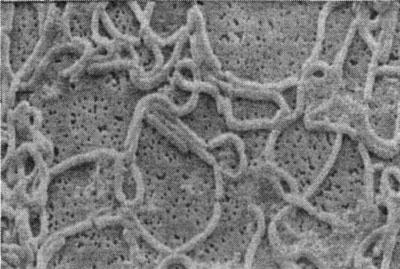
Бифидобактерии Лактобактерии
Аэробная облигатная флора составляет от 1 до 4% (в среднем 2%) и представлена в основном грамотрицательной кишечной палочкой. На остаточную флору приходится 0,01-0,001% и менее от всей флоры (ничтожные количества или ее вообще нет в норме).
Значение нормальной микрофлоры кишечника для растущего детского организма и человека вообще огромно и состоит в следующем:
- антагонизм к ряду возбудителей кишечных инфекций и вирусам;
- участие в выработке иммунитета: стимуляция синтеза секреторного IgA и неспецифических факторов защиты (гликопротеидов и лизоцима);
- положительное влияние на формирование структурных составляющих кишечника;
- участие в обмене жёлчных и жирных кислот, холина, мочевой кислоты;
- фиксация азота воздуха и участие в синтезе белка;
- образование ферментов, способствующих усвоению пищи;
- участие в синтезе витаминов В1, В6, В12, К, фолиевой и никотиновой кислот, стимуляция деятельности кроветворных органов;
- выделение веществ, стимулирующих перистальтику кишечника, влияние на процессы всасывания воды из кишечника и процессы газообмена;
- подавление токсигенности некоторых микроорганизмов, способность продуцировать вещества антибиотического характера (колицины, микроцины, пестицины, пиоцины, вибриоцины и др.), подавляющие жизнеспособность патогенных и условно-патогенных бактерий;
- разрушение фактора полирезистентности к антибиотикам.
Основные причинные дисбиоза кишечника:
- Нерациональное применение антибиотиков, особенно широкого спектра действия.
- Грубые нарушения вскармливания (позднее прикладывание новорождённого к груди матери, ранний перевод на искусственное вскармливание).
- Острые и хронические желудочно-кишечные заболевания инфекционной и неинфекционной природы.
- Лечение иммунодепрессантами, цитостатиками, лучевая терапия.
- Несанированные очаги хронической инфекции и частые интеркуррентные заболевания.
- Экологическое неблагополучие (промышленные яды, тяжёлые металлы, пестициды, радиация).
Варианты дисбиоза кишечника
По преобладанию выделенных условно-патогенных микробов различают стафилококковый, протейный, кандидозный, ассоциированный и другие варианты дисбиоза (дисбактериоза) кишечника.
Для 1 степени дисбиоза характерно снижение на 1-2 порядка количества защитной эндогенной микрофлоры, в эту латентную фазу клинические проявления отсутствуют.
При 2 степени дисбиоза отмечается снижение количества бифидобактерий и лактобацилл на 3-4 порядка, а размножение условно-патогенных микроорганизмов (стафилококк, протей и др.) достигает 105. Это пусковая фаза дисбиоциноза и общее состояние ребёнка не нарушено, выявляется нечёткая дисфункция кишечника.
3 степень тяжести дисбиоза характеризуется:
- снижением количества бифидобактений и лактобацилл до 105-106 и ниже;
- размножением аэробной микрофлоры (стафилококк, протей, клебсиелла, цитобактер, гемолитический стрептококк, грибы рода Candida, гемолитическая и энтеротоксическая кишечная палочка и др.).
При 3 степени дисбиоза отмечается фаза агрессии аэробной микрофлоры, которая проявляется умеренной клинической симптоматикой: снижение аппетита, диарея (понос) или запор, метеоризм (повышенное газообразование и вздутие живота), боли в животе (кишечные колики).
Для 4 степени дисбиоза характерно значительное снижение количества бифидобактеий и лактобацилл на фоне глубоких изменений количественных соотношений облигатных и транзиторных микроорганизмов. Возникает ассоциативный дисбиоз с выраженными клиническими проявлениями: интоксикация, частый жидкий стул, рвота, снижение массы тела.
Клинические проявления
У детей раннего возраста наблюдается срыгивание, рвота, снижение темпов нарастания массы тела, беспокойство, нарушения сна. Стул может быть обильным, жидким или кашицеобразным, пенистым, с белыми комочками, зеленоватым с кислым или гнилостным запахом. Боль носит приступообразный характер, появляется через 2-3 часа после еды, сопровождается вздутием живота, урчанием, позывами на дефекацию. При нарушениях кишечного всасывания в клинической картине доминирует диарея с гнилостным брожением, стеаторея, метеоризм, снижение массы тела, симптомы полигиповитаминоза. Может развиться интолерантность (непереносимость) ко многим пищевым ингредиентам и токсико-дистрофическое состояние.

В патологический процесс вовлекается гепатобилиарная система (печень и жёлчевыводящие пути) и поджелудочная железа, возникает дефицит ферментов и жёлчных кислот. Все это усугубляет мальабсорбцию (всасывание необходимых организму веществ) и замыкает порочный круг обменных процессов в организме. Накапливаются макромолекулы не полностью переваренной пищи, которые становятся аллергенами и вызывают дермоинтестинальный синдром (вариант аллергодерматоза).
У детей старшего возраста могут быть упорные запоры, неустойчивый стул, кишечные колики, гипер- и гипомоторные дискинезии кишок. Дети жалуются на чувство распирания в желудке, отрыжку.
Снижается аппетит. При длительно и стойко рецидивирующем кишечном дисбактериозе развиваются интоксикационный и астено-невротический синдромы.
Нарушения микрофлоры кишечника, иногда выраженные, не обязательно сопровождаются клиническими симптомами.
По степени компенсации различают 3 степени дисбиоза кишечника:
1. Компенсированный дисбактериоз, весьма сходный с дисбиотической реакцией. При наличии нарушений микрофлоры кишечника ребёнок остаётся здоровым, нормально развивается, масса тела прибавляется, стул нормальный, аппетит хороший. Для отличия дисбиотических реакций от истинного дисбактериоза проводятся 2-3-х кратные исследования испражнений с интервалом не менее 14 дней. В первом случае сдвиги в составе микрофлоры толстой кишки непродолжительны (5-10 дней) и исчезают без каких-либо специальных терапевтических мероприятий.
2. Субкомпенсированный дисбактериоз. Клинические симптомы выражены умеренно, ребёнок вялый, плохо ест, недостаточно увеличивается масса тела, появляются кишечные расстройства. При этом общее состояние остаётся удовлетворительным.
3. Декомпенсированный дисбактериоз. Состояние тяжёлое, выражена интоксикация, может быть рвота, частый жидкий стул, плохой аппетит, падение массы тела, симптомы полигиповитаминоза. Нарушаются защитные механизмы, легко возникает острая эндогенная или экзогенная кишечная инфекция, вызванная условно-патогенными микроорганизмами, устойчивыми к антибиотикам (стафилококк, протей, грибы рода Candida, клебсиеллы и др.). В этой ситуации условно-патогенные микроорганизмы, приобретая факторы агрессии, могут вызвать тяжелые энтероколиты, сопровождающиеся бактериемией и септическим состоянием. При декомпенсированном дисбактериозе грани между дисбиозом и кишечной инфекцией стираются
Диагностика
Диагностика дисбиоза кишечника у детей основана, прежде всего, на результатах бактериологического исследования микрофлоры испражнений и их сравнения с данными нормы.
Критериями его считаются:
- количество бифидобактерий менее 108;
- количество лактобацилл менее 106;
- увеличение количества кишечных палочек (полноценных) свыше 108;
- количество кишечных палочек (полноценных) менее 106;
- появление кишечных палочек с измененными ферментативными свойствами (более 10% от общего количества);
- количество энтерококков более 106;
- появление гемолизирующей кишечной палочки;
- обнаружение условно-патогенных грамотрицательных палочек (протей, клебсиелла, цитробактер, псевдомонас, ацинетобактер);
- появление грибов рода Candida, золотистого стафилококка и клостридий (более 103).
Важно исключить, прежде всего, острые кишечные инфекции, неспецифический язвенный колит и синдром мальабсорбции. При всех этих заболеваниях имеется кишечный дисбиоз разной степени выраженности.
Для острой кишечной инфекции характерно острое начало, повышение температуры тела, интоксикация, цикличность течения. В бакпосевах кала неоднократно выделяются в большом количестве патогенные энтеробактерии или условно-патогенные микробы. В процессе развития болезни происходит нарастание титра антител в реакции агглютинации с аутоштаммами. Большое значение имеет эпидемиологическая ситуация (выделение одного возбудителя от больных и в посевах смывов с рук персонала, предметов ухода за больными, больничного инвентаря).
Для неспецифического язвенного колита характерно наличие примеси крови и большого количества слизи в оформленном, а затем и жидком стуле. При ректороманоскопии и колоноскопии выявляются язвы в кишечнике.
Для синдрома мальабсорбции характерна непереносимость какого-либо одного пищевого субстрата (глиадина злаковых продуктов и др.). В выяснении вида пищевого продукта, к которому имеется непереносимость, основную роль играет тщательно собранный анамнез, настороженность врача в этом отношении и эффект от элиминационной диеты.
Эффект от правильно подобранного диетического питания превосходит медикаментозное лечение кишечного дисбактериоза.
В последние годы большое внимание уделяется патологическим состояниям, сопровождающимся энтеральным синдромом, при котором возникает чрезмерное заселение микробами верхних отделов тонкой кишки (синдром контаминации тонкой кишки). Так, патологические процессы в гастродуоденальной зоне (в частности хронический дуоденит) вызывают нарушения биоценоза верхних отделов желудочно-кишечного тракта. Распространённость процесса на дистальные отделы кишечника в этих случаях наиболее вероятно возникает нисходящим путём, что следует учитывать при коррекции дисбактериоза.
Основные нормальные показатели микробиологического исследования испражнений у здоровых детей (в 1 г фекалий):
- бифидобактерии 108;
- лактобациллы 106;
- общее количество кишечных палочек (полноценных) 106-107;
- условно-патогенные энтеробактерии менее 102;
- энтерококки 105-106;
- стрептококки 0-103;
- стафилококк золотистый 0;
- грибы рода Candida и дрожжевые грибы 0;
- споровые анаэробы 103;
- патогенные энтеробактерии 0.
