3:47 PM Коарктация аорты на эхокардиографии |
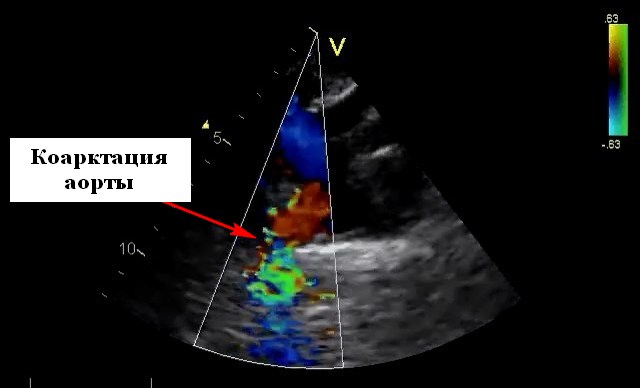
УЗИ сердца при коарктации аортыКоарктация аорты на эхокардиографии встречается от 6% до 8% пациентов с врожденными пороками сердца. Физиология коарктация варьируется в зависимости от возраста, а также тяжести и локализации стеноза и наличия сопутствующих поражений. Клиническая картина может варьироваться от острой сердечной недостаточности и шока у младенца до бессимптомной артериальной гипертензии с ограниченной пульсацией на бедренной артерии или выслушивания шума в сердце у ребенка более старшего возраста или молодых взрослых.
Клинические проявления ВПС коарктация аортыВ молодых пациентов, большой открытый артериальный проток (ОАП) может обеспечить альтернативный источник подачи и давления для нисходящей аорты. В этих случаях трудно исключить гемодинамически значимую коарктацию аорты путем пальпации пульса на бедренной артерии. С помощью эхокардиографии с допплеровским обследованием для коарктации можно обнаружить присутствие этого большого ОАП с право-левым систолическим потоком. Кроме этого, необходимо опираться на анатомическую (2Д) демонстрацию сужения просвета аорты за пределами отхождения левой подключичной артерии. После закрытия ОАП результаты эхокардиографического и клинического обследования интерпретируются легче. Однако неонатальный пациент с протоково-зависимой коарктацией может стать клинически нестабильным в это время из-за неадекватной перфузии нисходящей аорты. |
Блог
Главная » УЗИ сердца » 2017 » Октябрь » 9 » Коарктация аорты на эхокардиографии