ЭКГ при пароксизмальной тахикардии
На ЭКГ нередко можно встретить парокзизмальные тахикардии. Как они возникают? В тех случаях, когда эктопический очаг вызывает ряд быстрых и равномерных сокращений желудочка, возникает так называемая пароксизмальная тахикардия, состоящая из очень быстро повторяющихся многочисленных одноочаговых экстрасистол. Источником возникновения пароксизмальной тахикардии может быть любой из тех эктопических очагов, о которых говорилось при рассмотрении экстрасистолии. Обычно эти формы делят на наджелудочковые и желудочковые. Независимо от места возникновения возбуждения все формы пароксизмальной тахикардии характеризуются внезапным началом и таким же внезапным прекращением приступа, большим непостоянством в отношении длительности приступа и, наоборот, удивительной равномерностью частоты ритма, которая может составлять от 200 до 300 ударов в минуту.
Пароксизмальная тахикардия в детском возрасте не является исключительным случаем. Наблюдения последних лет говорят о том, что она далеко не так редка, как предполагали раньше. В течение первых 4 месяцев жизни она, по-видимому, возникает чаще, чем в последующий период, независимо от действия различных этиологических факторов.
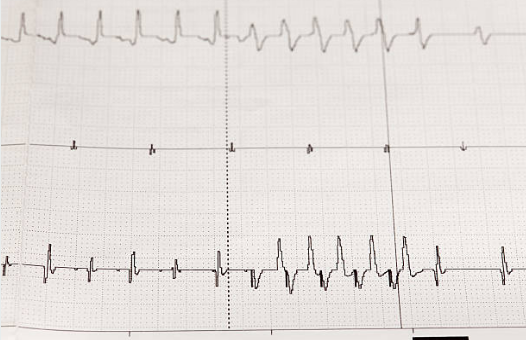
Наджелудочковая пароксизмальная тахикардия. Под этим названием объединены две формы пароксизмальной тахикардии — предсердная и узловая. Они очень схожи с клинической точки зрения и различаются лишь электрокардиографически. Эти состояния могут возникать у лиц со здоровым сердцем и, следовательно, не представляют большой опасности, если не считать очень длительных приступов, а также приступов у маленьких детей, поскольку и в том и в другом случае может развиваться тяжёлая декомпенсация. Если в сердце раньше имелись патологические изменения, то серьезность последствий тахикардии будет соответствовать степени имевшихся поражений.
Предсердная пароксизмальная тахикардия. Электрокардиограмма в период приступа характеризуется быстро следующими друг за другом предсердными экстрасистолами при частоте ударов 180—250 в минуту. По мнению некоторых авторов, для того чтобы сделать вывод о наличии пароксизмальной тахикардии, достаточно проследить 6 следующих друг за другом экстрасистол. В начале приступа комплекс QRS не изменен и имеет совершенно нормальный вид; ему всегда предшествует зубец Р, который может иметь атипичный характер, особенно в тех случаях, когда эктопический очаг находится на некотором расстоянии от синусового узла и близко к атриовентрикулярному узлу. Интервал PR короче, чем до и после приступа. При этих условиях предсердную пароксизмальную тахикардию нетрудно отличить от узловой и желудочковой тахикардии. Положение усложняется, если зубец Р сливается с зубцом Т предыдущего комплекса. В таких случаях предсердную форму тахикардии трудно отличить от узловой. Кроме того, при затяжных приступах из-за перенапряжения атриовентрикулярной проводниковой системы может возникнуть блокада ножки, вследствие чего желудочковый комплекс будет растянут и деформирован. Наряду с этим в связи с аноксией миокарда зубец Т может иметь противоположную направленность. При этих условиях дифференциальный диагноз будет затруднен также и в отношении желудочковой пароксизмальной тахикардии. В таких случаях следует прибегать к сдавлению каротидного синуса (ваготонизирующий эффект); это может вызвать замедление предсердного ритма, желудочковый же ритм остается без изменений. В итоге диагностические трудности в отношении дифференциации предсердных и узловых форм могут оказаться непреодолимыми. Поэтому для их обозначения и прибегают к общему термину «наджелудочковые».
Узловая пароксизмальная тахикардия. Эта форма тахикардии встречается реже, чем предыдущая. Комплексы QRS остаются в норме или лишь немного деформируются. Они следуют друг за другом с несколько меньшей частотой, чем при предсердной форме (160—220). Возбуждение передаётся в предсердие ретроградным путем, поэтому зубец Р всегда аномален (отрицателен в D2 и D3); он может предшествовать комплексу QRS, следовать за ним или с ним сливаться. Что касается трудностей дифференциального диагноза в отношении других форм тахикардии, то здесь остается в силе то, что было сказано по этому поводу выше.
Желудочковая пароксизмальная тахикардия. В последние годы эту форму стали чаще наблюдать у детей, особенно у детей раннего возраста. Считают, что в отличие от наджелудочковой формы она почти всегда связана с поражением миокарда, которое может быть очаговым. Электрокардиографическая картина этого состояния характеризуется быстро и равномерно повторяющимися экстрасистолами (180—300 в минуту), которые исходят из эктопического очага, находящегося в одном из желудочков. В связи с этим комплекс QRS имеет такую же форму, какая была описана у желудочковых экстрасистол: он растянут (даже сверх 0,12 секунды), имеет зазубрины и другие деформации; зубец Т направлен в сторону, противоположную расположению QRS. Зубцы Р являются результатом равномерного синусового ритма, поэтому они имеют нормальную форму и повторяются с одинаковой частотой независимо от частоты желудочкового ритма. В некоторых случаях, хотя редких, возбуждение передается в предсердие ретроградным путем. Если частота ударов очень велика, а желудочковые комплексы растянуты и следуют друг за другом без интервала, зубец Р маскируется комплексом QRS и электрокардиограмма приобретает такой вид, какой можно наблюдать при трепетании желудочков.
Следует учитывать возможность того, что в период приступа пароксизмальной тахикардии морфология QRS будет претерпевать непрерывные изменения. Причиной этого может быть наличие множественных гетеротопных очагов. Если в двух противоположных точках желудочков будет 2 эктопических центра, то может отмечаться так называемая желудочковая тахикардия с чередующимися комплексами. В этих чередующихся желудочковых комплексах электрические оси будут расходиться друг с другом примерно на 180°.
