Ультразвуковое исследование патологии селезенки (часть 1)
Спленоз — это аутотрансплантация ткани селезенки, вызванная травмой или операцией. Отложения селезеночной ткани были обнаружены на серозной поверхности кишечника, на брыжейке, на париетальной брюшине и на диафрагме. При увеличении эти очаги могут имитировать при ультразвуковом исследовании новообразования.
Отсутствие визуализации селезенки на УЗИ:
- Маленькая селезенка
- Крупный пациент с ожирением
- Бочкообразная грудная клетка - селезенка находится под диафрагмой / над раздутыми легкими.
- Анатомические искажения - сколиоз, диафрагмальная грыжа и др.
- Аспления, полиспления или предыдущая спленэктомия.
- Маленькая селезенка - облучение, инфаркт, травматическая фрагментация и т. д.
- Наследственная или врожденная гипоплазия
- Инфаркт - серповидно-клеточная анемия
- Синдром полисплении
- После лучевой терапии
- Атрофия
- Травма
Ультразвуковое исследование после спленэктомии
Селезенка - очень сосудистый орган, и разрыв может вызвать массивное кровотечение. Рваные раны могут возникать при минимальной травме, особенно если селезенка поражена, например, инфекционным мононуклеозом. Следует избегать спленэктомии, если это вообще возможно, так как существует значительный риск возникновения обширной инфекции после спленэктомии (после спленэктомии риск смерти от сепсиса, такого как пневмония и менингит, в 60 раз выше нормального). Несмотря на это, спленэктомия может быть необходима для предотвращения фатального кровотечения, и врач УЗИ должен распознавать признаки прогрессирующего кровоизлияния в селезенку от ранней субкапсулярной гематомы или рваной раны до образования перитонеальной жидкости из-за постоянного кровотечения. После спленэктомии могут возникнуть скопления жидкости в верхнем левом квадранте, или петли кишечника могут заполнить селезеночное русло, имитируя послеоперационный абсцесс.
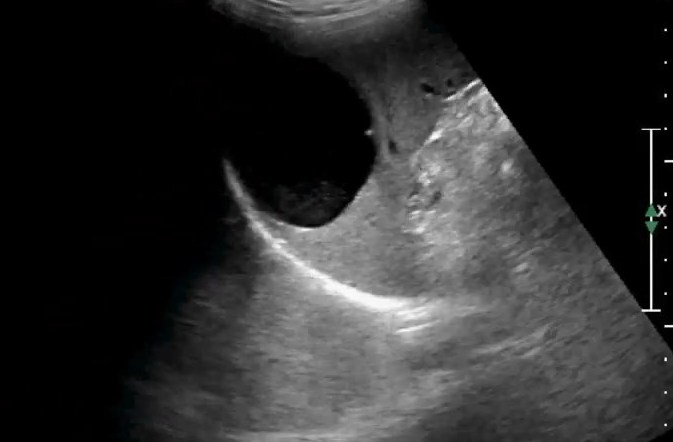
Вариации размера селезенки на УЗИ
Аспления
Врожденное отсутствие селезенки встречается редко. Врожденное отсутствие селезенки связано с повышенным риском развития сепсиса, это также происходит после спленэктомии. Обычная связь с симметричным развитием нормальных асимметричных органов или пары органов, и множественные сердечно-сосудистые аномалии являются правилом.
Гипоспления
Функциональная гипоспения и маленькая или атрофическая селезенка не являются синонимами. Функциональная гипоспения (гипоспленизм) может возникать с селезенкой нормального размера и даже со спленомегалией, где ткань селезенки была заменена гранулемами, амилоидными отложениями, миеломными отложениями или когда фагоциты селезенки были парализованы большими дозами кортикостероидов или цитотоксических лекарств. Фактическая атрофия встречается реже, чем свидетельство гипофункции.
Функциональная гипоспления относится прежде всего к потере фагоцитарной функции селезенки. Это обусловлено недостаточным поглощением поврежденных при нагревании эритроцитов, меченных коллоидом серы 99m-Tc или другими радионуклидами, и свидетельством нарушения ремоделирования эритроцитов. Циркулирующие эритроциты отражают потерю функции фильтрации селезенки, которая может быть обнаружена с помощью мазка периферической крови.
Причины гипоспленизма:
- Анатомические причины
- Аспления
- Гипоспленизм
- Спленэктомия
- Тромбоз селезеночной вены.
- Тромбоз селезеночной артерии или целиакии
- Саркоидоз
- Амилоидоз
- Миелома
- Гемангиосаркома
- Ятрогенные причины
- Кортикостероиды
- Цитотоксические препараты
- Облучение торотрастом
- Лучевая болезнь
- Повышение иммуноглобулина G
- Гематологические причины
- Серповидно-клеточная анемия
- Первичная тромбоцитопеническая пурпура
- Анемия Фанкони
- Лимфома
- Аутоиммунное заболевание
- Системная красная волчанка
- Смешанное заболевание соединительной ткани
- Ревматоидный артрит
- Синдром Шегрена
- Реакция трансплантата против хозяина
- Хронический активный гепатит
- Тиреоидит или тиреотоксикоз
- Другие разные причины:
- Глютеновая болезнь
- Язвенный колит
- Болезнь Крона
- Герпетиформный дерматит
- Кишечные лимфангиэктазии
- Тропическая спру (белая диарея, тропические афты).
- Молниеносная бактериемия
Гиперспленический синдром
Гиперспленизм встречается редко у небольшого процента пациентов со спленомегалией. Характеризуется
- Увеличение селезенки
- Повышенная секвестрация клеток крови, уменьшая один или несколько элементов клеток крови, особенно тромбоцитов
- Коррекция гематологических нарушений после спленэктомии.
Ультразвуковое исследование не может предсказать, какие пациенты со спленомегалией будут страдать от гиперспленизма.
Спленомегалия
Размер и форма селезенки очень разнообразны, некоторые из них длинные и тонкие, а другие короткие и широкие. При ультразвуковом исследовании, наряду с естественной тенденцией изменения размера селезенки во время инфекционных эпизодов, делает незначительные изменения в размере очень субъективными. Несмотря на это, спленомегалия обычно проявляется на УЗИ, прежде чем ее можно продемонстрировать клинически. Увеличенная селезенка может распространяться вниз по левой почке, улучшая почечную визуализацию. Иногда очень большая селезенка может распространяться в левую подвздошную ямку. Любая селезенка длиной более 13 см должна считаться увеличенной, особенно если она также показывает увеличение переднезаднего диаметра.
Причины спленомегалии при ультразвуковом исследовании
- Инфекция - неспецифическая реактивная спленомегалия, например, виремия, сепсис (подострый инфекционный эндокардит), инфекционный мононуклеоз, туберкулез, брюшной тиф, цитомегаловирусная инфекция, малярия, лейшманиоз, гепатит, токсоплазмоз, шистосомный тиф, системный синдром, туберкулез, гистоплазмоз.
- Застойные расстройства - правосторонняя сердечная недостаточность, цирроз или портальная гипертензия, тромбоз селезеночной вены.
- Лимфопролиферативные или гематогенные расстройства - лимфомы, гистиоцитоз, миелома, полицитемия, миелофиброз, острый и хронический лейкоз, гемолиз, тромбоцитопеническая пурпура, экстрамедуллярный гемопоэз.
- Коллагеновые сосудистые заболевания - системная красная волчанка, ревматоидный артрит, синдром Фелти.
- Болезни накопления и инфильтрация - болезнь Гоше, болезнь Ниманна-Пика, мукополисахандоз, гемодиализ, амилоидоз, саркоидоз (до 60%), гемохроматоз, сахарный диабет.
- Неопластические расстройства - гематологические злокачественные новообразования (лейкемия, лимфома), саркома, гемангиома, хондрома, остеома, фиброма, метастазы (нечасто, как правило, в конце болезни).
- Врожденные и приобретенные кисты и образования - посттравматические образования.
- Тромбоз селезеночной вены - тромбоз селезеночной вены обычно является вторичным по отношению к застою вен или сопутствующему воспалению, такому как портальная гипертензия, панкреатит и новообразование поджелудочной железы. При длительном тромбозе селезеночной вены возможны варикоз с массивной спленомегалией.
Спленомегалия с нормальной эхоструктурой на УЗИ:
- Портальная гипертензия - хотя селезенка может быть гипоэхогенной или иметь признак селезеночного интерфейса.
- Гепатоцеллюлярная болезнь.
- Ранние стадии серповидно-клеточной анемии - на поздних стадиях множественные инфаркты приводят к атрофии.
- Наследственный сфероцитоз.
- Лейкемия.
- Хроническая анемия.
- Синдром Фелти.
- Болезнь Вильсона.
- Ретикулярноклеточная саркома.
- Инфильтрация близлежащей опухоли.
Спленомегалия с гипоэхогенной структурой на УЗИ:
- Реакция на сепсис.
- Гепатоцеллюлярная болезнь или портальная гипертензия.
- Болезнь Ходжкина.
- Миеломы.
- Не анаэробная гранулематозная инфекция.
- Лейкемия.
