УЗИ дистального сухожилия бицепса плеча
Разрыв дистального сухожилия двуглавой мышцы плеча - явление редкое. По данным УЗИ суставов на него приходится всего 3% всех повреждений сухожилий двуглавой мышцы плеча, и он всегда имеет травматическое происхождение. В последние годы с более широким использованием методов визуализации, таких как ультразвуковое сканирование, компьютерная томография и магнитно-резонансная томография (МРТ), разрывы дистальных сухожилий двуглавой мышцы сообщаются все чаще.
Могут произойти неполные и полные разрывы, причем последние случаются гораздо чаще. Клинический диагноз обычно прост в случае полного разрыва с втягиванием мышцы бицепса плеча и его сухожилия, но может быть затруднен в случае неполного разрыва или полного разрыва без втягивания. Рекомендуется ранняя диагностика полных разрывов с применением УЗИ, поскольку оптимальные результаты не могут быть достигнуты, если не будет выполнено раннее хирургическое присоединение сухожилия к кости (в течение первых 6–8 недель после травмы). Ниже мы дадим описание результатов сонографии разрыва дистального отдела сухожилия двуглавой мышцы плеча и оценка точности метода.
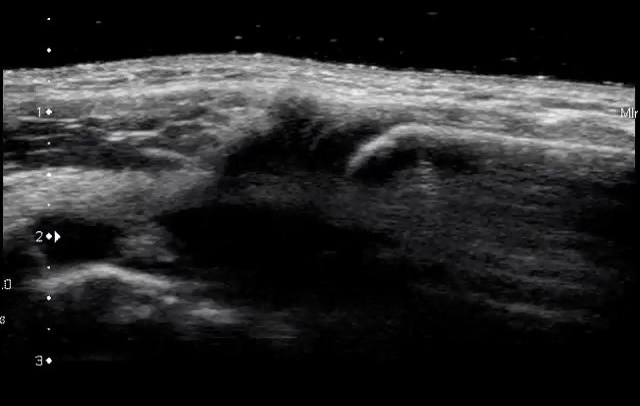
Полные и неполные разрывы сухожилия дистального отдела двуглавой мышцы обычно возникают у мужчин в возрасте от 40 до 60 лет и в 80% случаев затрагивают доминирующую руку. Эти поражения всегда имеют травматическое происхождение, и травмы обычно связаны со спортивными или бытовыми несчастными случаями. В более молодом возрасте травмы сухожилия дистального отдела двуглавой мышцы в основном наблюдаются у спортсменов, занимающихся бодибилдингом, поднятием тяжестей, футболом, гимнастикой и лыжным спортом. В некоторых случаях у этих пациентов было замешано использование анаболических стероидов. Разрывы дистального сухожилия двуглавой мышцы обычно возникают, когда неожиданно чрезмерная сила разгибания прилагается к сильному сопротивлению в области дистального прикрепления лучевого бугорка или рядом с ним. Обычно на УЗИ видно полный отрыв сухожилия от лучевого бугра, и связанной с этим с различной степенью ретракции. Менее распространенные места разрыва включают мышцу бицепс плеча и мышечно-сухожильное соединение.
Эти места разрыва сухожилий недавно были изучены для выявления основных потенциальных причин. На основе анатомического и компьютерно-томографического исследования образцов была выдвинута гипотеза о двух возможных механизмах разрыва: артериальное кровоснабжение и механическое столкновение. Что касается артериального кровоснабжения, в дистальном сухожилии двуглавой мышцы были выявлены 3 сосудистые зоны. Основной вклад сосудов постоянно обеспечивался проксимальной плечевой артерией и дистальной задней возвратной артерией, тогда как между проксимальной и дистальной зонами была очевидна гиповаскулярная зона (в среднем 2 см). Что касается механического соударения, то при полной пронации 85% пространства проксимального лучевого сустава на лучевом бугре было занято дистальным сухожилием. Кроме того, от полной супинации до полной пронации наблюдалось уменьшение этого пространства на 50%. Следовательно, как механическое воздействие на сухожилие двуглавой мышцы во время ротации предплечья, так и относительная гиповаскулярность внутри сухожилия могут способствовать разрывам дистального сухожилия двуглавой мышцы.
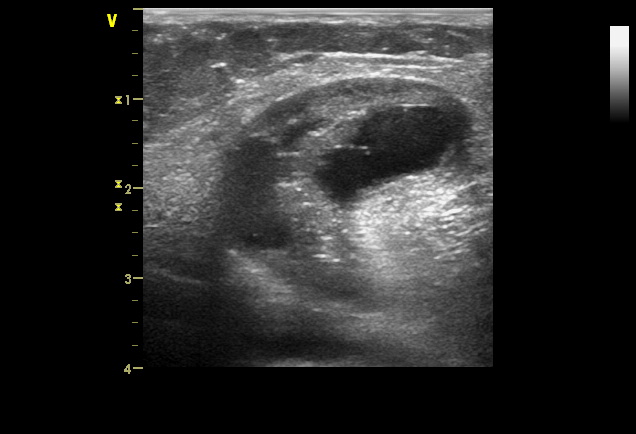
Частичные разрывы можно лечить консервативно. Напротив, при полных разрывах анатомическое повторное введение оторванного сухожилия в лучевую кость является предпочтительным лечением как при острых, так и при хронических травмах для полного функционального восстановления.
Клинические признаки и симптомы обычно типичны, когда происходит полный разрыв с втягиванием мышцы (болезненное ощущение разрываемости в антекубитальной области и ощутимая и видимая деформация брюшка дистальной части двуглавой мышцы при физикальном обследовании со слабостью при сгибании и супинации). В таких случаях хирургам редко требуются методы визуализации, в том числе и УЗИ суставов для постановки диагноза. Однако клиническая оценка может быть затруднена, если результаты физикального обследования и анамнез неспецифичны. Обычно это происходит в случаях частичных разрывов или полных разрывов без ретракции сухожилия, а также при длительных травмах любого типа, когда постановка диагноза задерживается (хронические разрывы). Частичные разрывы могут быть не связаны с каким-либо травматическим событием, скорее всего, потому что повторяющиеся микротравмы и существовавшие ранее дегенеративные изменения могли повредить и ослабить волокна сухожилия. Более того, история болезни и результаты физикального обследования могут быть весьма схожими как при полных, так и при частичных разрывах сухожилия дистального отдела двуглавой мышцы, поскольку отек мягких тканей из-за отека и кровоизлияния в месте разрыва может ухудшить способность хирурга пальпировать сухожилие, что повлияет на точность физического осмотра. Наконец, при хронических разрывах пальпируемое неспецифическое образование часто является единственным признаком полного разрыва. Фактически, в ряде случаев пациенты не сообщают о травмах, а физические данные вводили в заблуждение или даже предполагали наличие опухоли в мягких тканях. Во всех таких случаях для постановки правильного диагноза необходимы методы визуализации, а именно УЗИ сустава и МРТ.
Что касается техники исследования, сонографическое исследование должно проводиться с использованием продольного и поперечного сканирования в соответствии с анатомической ориентацией дистального отдела двуглавой мышцы и сухожилия. Поскольку ориентация мышц и сухожилий меняется по ходу движения, необходимо осторожное позиционирование датчика (сканирование перпендикулярно сухожилиям и мышечным волокнам), чтобы предотвратить анизотропный эффект, типичный для мышечных и сухожильных структур, который может повлиять на истинное представление об эхогенности тканей и границы.
Дистальное сухожилие двуглавой мышцы на уровне лучевого бугорка всегда можно увидеть с помощью УЗИ у субъектов без разрывов и у пациентов с разрывами на неполную толщину, но оно может не отображаться последовательно у пациентов с разрывами на полную толщину. Фактически, распознать разрывы на всю толщину может быть сложно, когда есть технические ограничения (в основном местная боль или скудная околосухожильная жидкость), которые мешают правильной оценке наличия и серьезности повреждений. При отображении на УЗИ сустава характеристики сухожилия могут различаться в зависимости от местоположения разрыва (затрагивающего сухожилие или сухожильно-мышечное соединение), степени ретракции и размера окружающей гематомы, а также времени, прошедшего между травмой и сонографическим исследованием.
При сонографическом обследовании обнаружение скопления жидкости в типичном промежутке, наличие антекубитального образования и отсутствие дистальных волокон сухожилия в ожидаемом месте были надежными признаками разрыва на всю толщину и позволили поставить точный диагноз у всех пациентов, кто впоследствии перенес операцию. Эти сонографические критерии согласуются с предыдущими данными, основанными на небольших сериях или единичных случаях, а также с результатами исследований МРТ.
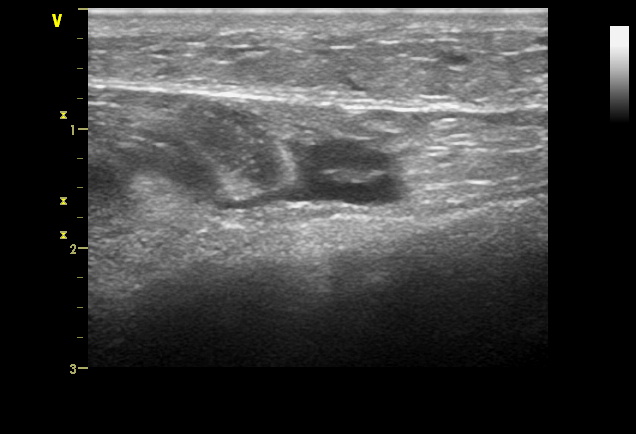
Напротив, околосухожильная жидкость была обнаружена при сонографии как при полных, так и при неполных разрывах; таким образом, наличие перитендиновой жидкости, по нашему мнению, является надежным признаком травматического поражения только в сочетании с другими аномалиями сухожилий, поскольку в качестве изолированной находки оно может быть связано с теносиновитом. И наоборот, истончение сухожилия и гипоэхогенные области внутри сухожилия были обнаружены только при частичных разрывах. Утолщенный, волнистый вид дистального сухожилия при частичном разрыве также был описан. Такая особенность, может быть связана с легким частичным разрывом. Однако, можно предположить, что утолщение и измененная эхогенность сухожилия должны в первую очередь указывать на дегенеративный тендиноз. Действительно, при УЗИ суставов сложно отличить небольшие участки жидкости (например, те, которые могут образоваться из-за небольших внутренних разрывов) от участков локальной дегенерации, связанной с тендинозом. Как указывают ряд авторов, различие между текстурными аномалиями при дегенерации сухожилий и незначительными разрывами внутри сухожилия сомнительно при отсутствии гематомы. В этом отношении, из-за своего превосходного контрастного разрешения, МРТ, возможно, может быть более подходящим для определения изменений интенсивности сигнала, связанных с тонкими структурными аномалиями.
Наконец, дополнительным признаком, описанным на МРТ, но, насколько известно, не описанным в предыдущих ультразвуковых исследованиях, является плохо определенное образование мягких тканей в антекубитальной ямке. Исходя из нашего опыта, этот знак необходимо выделить, потому что он особенно полезен при хронических перегрузках, когда нет очевидной травмы в анамнезе. Фактически, при хронических разрывах пациенты часто не могут вспомнить какую-либо соответствующую травму, а культя сухожилия часто не может быть четко распознана как таковая при физикальном обследовании.
Как следствие, комбинация втянутого сухожилия и окружающих травматических аномалий может вводить в заблуждение или даже имитировать опухолевое образование (как это фактически предполагалось на клинической основе у ряда наших пациентов). В таких случаях обнаружение на УЗИ антекубитального образования (соответствующей разорванному втянутому сухожилию) при отсутствии сухожилия в его нормальном ожидаемом месте с большой вероятностью указывает на разрыв на всю толщину, даже если культя сухожилия не может быть четко идентифицирована. Следует помнить о возможности такого атипичного внешнего вида, нередкого при полнослойных разрывах, и проверять его с помощью ультразвукового сканирования. В целом, результаты сонографии привели к изменению клинического ведения у пациентов в 50% случаев.
Результаты УЗИ дистального сухожилия бицепса в значительной степени зависит от конкретного опыта врача и менее надежна, когда визуализация неоптимальна, как это происходит, когда технические ограничения препятствуют правильному обследованию и позиционированию датчика (например, пациенты, которые не могут разгибать локоть из-за сильной местной боли). Более того, разрывы на всю толщину легко выявляются на УЗИ локтя, когда культя сухожилия, с ретракцией или без нее, контурируется скоплением жидкости, заполняющим щель; когда жидкости меньше, сонографический диагноз становится более трудным и менее точным. Во всех таких случаях из-за высокого контрастного разрешения МРТ, вероятно, лучше подходит для отображения даже небольших количеств околосухожильной жидкости. Наконец, опыт и технические навыки врача (сканирование в соответствующих плоскостях во избежание анизотропного эффекта) имеют решающее значение для получения адекватных результатов. Магнитно-резонансная томография обеспечивает точное анатомическое изображение и более стабильную воспроизводимость, поскольку на нее меньше влияют условия пациента и опыт исследователей.

Вывод. УЗИ суставов, является полезным методом визуализации при обследовании пациентов с подозрением на разрыв сухожилия дистального отдела двуглавой мышцы плеча. Этот метод может обеспечить прямую визуализацию дистального отдела сухожилия двуглавой мышцы и прилегающих структур и может легко показать расположение, размер и эхо-текстуру сухожилия или локальные скопления жидкости. По нашему опыту, ультразвуковое исследование — это недорогой и легкодоступный метод, который может играть главную роль в визуализации дистальных разрывов сухожилий двуглавой мышцы плеча. В большинстве случаев сонография может быть единственным диагностическим инструментом, необходимым для проверки или подтверждения клинических показаний к хирургии с хорошей точностью при невысокой стоимости. Магнитно-резонансная томография, по нашему мнению, должна выполняться в качестве второго исследования только в определенных случаях, когда результаты УЗИ суставов сомнительны или сонографическая визуализация неоптимальна.
