Эхокардиография при ДМПП
Вторичные ДМПП на эхокардиографии
Предсердные септальные дефекты (ДМПП) составляют примерно 10% на эхокардиографии от всех ВПС. Самая распространенная форма – это вторичный дефект, который расположен прямо в центре перегородки. На него приходится 60% до 75% от всех ДМПП, а гемодинамический ущерб обычно связан с большим шунтом слева направо, что и вызывает объемную перегрузку и расширение сердечной камеры. На эхокардиографии вторичный ДМПП обычно находится в центральной части перегородки, окружающее овальное отверстие. Эти дефекты часто продолговатые или эллиптические. Редко они имеют форму правильного круга, да и сама межпредсердная перегородка является более сложной по строению, чем первоначально кажется. Это подчеркивает важность визуализации межпредсердной перегородки из нескольких эхокардиографических плоскостей, обеспечивая видимость максимального размера дефекта. Помимо необычных форм, врач, проводя УЗИ сердца должен помнить, что могут присутствовать несколько дефектов у одного больного. У пациентов, которые имеют плохое акустическое окно, причины расширения правого предсердия (ПП) или правого желудочка (ПЖ) могут проявляться не сразу. В таких ситуациях часто помогает чреспищеводная эхокардиография. Она может определять не только межпредсердную перегородку и ДМПП, которые могут быть оценены в мельчайших подробностях, но зарегистрировать другие причины расширения полостей сердца. Для этого должны быть исключены, такие проблемы как аномальный дренаж легочных вен.
При помощи трансторакальной ЭхоКГ в Красноярске врач может обследовать пациента любого возраста, в том числе и ребенка, чтобы увидеть анатомию сердца малыша в подобных деталях, как морфолог с сердцем в руках. Дополнительный цветовой поток и количественные допплерографические измерения, являются обязательными для УЗИ сердца в Красноярске. Это надо для того, чтобы опытный врач мог получить адекватную информацию о патофизиологии сердечного дефекта у ребенка. Эхокардиографические изображения в различных продольных и поперечных сечениях, правильная интерпретация сердечных структур требует глубокого знания взаимосвязей между камерами сердца, магистральных артерий и вен. Мы обсудим эти отношения, и морфологические характеристики каждой камеры на примере часто встречаемого порока у детей – дефекта межпредсердной перегородки (ДМПП).
Типы ВПС ДМПП на ЭхоКГ
Дефекты межпредсердной перегородки (ДМПП) это врожденные сообщения, которые при отсутствии препятствий или сопротивления правого желудочка отвечают за опорожнение слева направо внутрисердечного шунта. Эти дефекты могут быть локализованы в любом месте межпредсердной перегородки.
Имеются 3 классических типа ДМПП, которые мы нередко выявляем у детей в Красноярске на УЗИ сердца:
- Первичный ДМПП. Эти дефекты занимают нижнюю часть межпредсердной перегородки и, таким образом, вовлекают в патологию различной степени прилегающие к предсердно-желудочковые клапаны.
- Вторичный ДМПП. Эти дефекты возникают в средней части межпредсердной перегородки.
- Дефекты венозного синуса. Эти дефекты находятся в верхней части межпредсердной перегородки, где ВПВ или НПВ дренируется в правое предсердие.
Эхокардиографические особенности вторичных и дефектов венозного синуса достаточно разнообразны. При проведении УЗИ сердца ребенку в Красноярске перед нами стоит задача определить насколько большой дефект, чтобы потребовалось его хирургическое закрытие. При этом мы учитываем следующие ультразвуковые характеристики:
- Дилатация правых камер сердца (правого предсердия и правого желудочка) и легочной артерии. В апикальной четырехкамерной вид на правый желудочек образует верхушку сердца.
- Аномальное движение межжелудочковой перегородки во время систолы в фазу изоволюмического сокращения на уровне папиллярных мышц митрального клапана. Этот феномен у детей на УЗИ сердца заключается в том, что межжелудочковая перегородка перемещается кпереди и тем самым способствует правожелудочковому выбросу. В диастолу правый желудочек становится дилатированным и перегородки смещается кзади в левый желудочек. Дилатация правых отделов сердца структур и аномальное движение межжелудочковой перегородки хорошо иллюстрируется в длинной и короткой парастернальной оси, и с апикальной и субкостальной четырехкамерной позиции.
- Левый желудочек может казаться или на самом деле быть уменьшенным в размерах в тех случаях, когда объем правого желудочка диастолическая и его перегрузка является значительным.
- Прямая визуализация дефекта. Вторичный дефект у детей на эхокардиографии в Красноярске может быть непосредственно визуализирован в области межпредсердной перегородки. Как правило, это место располагается в области ямки овального окна или рядом с ней. Апикальной и субкостальной четырехкамерной вид, вероятно, являются лучшими проекциями для изучения этих дефектов межпредсердной перегородки.
Дефекты типа венозного синуса более сложно найти у детей с пороком на ЭхоКГ, так как они требуют некоторой краниальной ангуляции из субкостальной четырехкамерной плоскости для визуализации ВПВ на входе в правое предсердие. Высокая парастернальная короткая позиция может быть одинаково полезной в диагностике этих пороков, которые потом появляются как эхо дефекты в этой части межпредсердной перегородки, которая примыкает к задней стенке аорты.
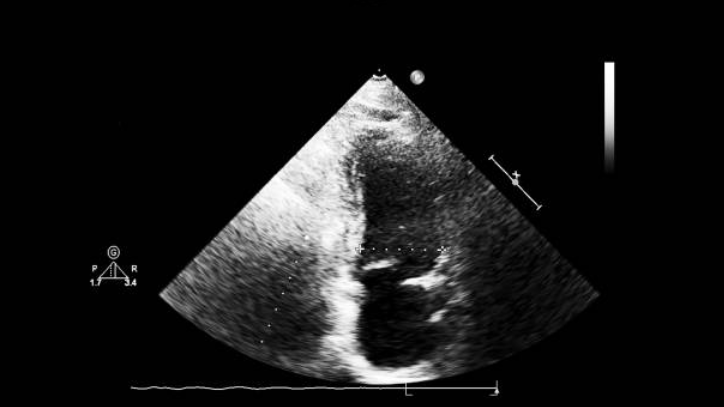
Ассоциированные аномалии у детей с ДМПП по данным ЭхоКГ в Красноярске
- Частичный аномальный дренаж легочных вен. Аномальный дренаж легочных вен, как правило, правой легочной вены, не редко может сопровождать ДМПП. Аномальный дренаж может быть в правое предсердие, верхнюю полую вену или любую другую сердечную структура. Прямая визуализация данной патологии у ребенка на УЗИ сердца остается сложной. Поэтому особое внимание следует уделить в попытке визуализировать нормальный вход в левое предсердие по 4 легочным венам (апикальный срез и в сканирование в области яремной ямки).
- Клапанный стеноз легочной артерии. Может быть сужение клапанного кольца, самих створок клапана или сочетание этих отклонений. Клапаны легочного клапана могут выглядеть утолщенными или излишне вытянутыми и куполообразными при открытии. Это хорошо видно в позиции выходного тракта правого желудочка.
- Левая верхняя полой вены. Сохранение левой ВПВ может быть документированы у ребенка с помощью эхокардиографии, используя супрастернальный доступ. Кроме того, дилатация коронарного синуса, который видно на длинной парастернальной оси и из апикальной четырехкамерной позиции довольно часто говорит в пользу добавочной левой верхней полой вены.
- Поражение митрального клапана. Обнаруживается чаще у детей старшего возраста на ЭхоКГ в Красноярске в сочетании с ДМПП, что может быть связано с высокой частотой поражения митрального клапана, в том числе пролапсом митрального клапана. Пролапс митрального клапана иногда встречается у детей с ДМПП как дополнительная находка.
Особенности эхокардиографии у детей с пороком ДМПП
- При проведении УЗИ сердца обнаружение прерывания перегородки у ребенка не является достаточным основанием для диагностики ДМПП. Действительно, эхокардиографическое отсутствие непрерывности перегородки на уровне ямки овального окна обычно встречаются при отсутствие истинного ДМПП. Особенности правожелудочковой дилатация камер и аномальное движение межжелудочковой перегородки должны всегда быть задокументированы первыми до диагностирования дефекта, следовательно, тщательное изучение межпредсердной перегородки на УЗИ становится вторым важным этапом исследования.
- У нормальных новорожденных детей на эхокардиографии в Красноярске не является неожиданностью дилатация правых камер сердца, которая является функциональной. Однако, движение межжелудочковой перегородки, как правило, остается нормальным. Это физиологическая дилатация правого желудочка недолговечна и по нашим данным на УЗИ сердца проходит в течение первого года жизни.
- В высоком проценте у детей правый желудочек остается дилатированным в течение нескольких лет после хирургического закрытия ДМПП. Это стойкое расширение правого желудочка может быть следствием хронической до операционного расширения вен, которые, возможно, могут быть предотвращены, если хирургическое закрытие происходит в течение первых 3 лет жизни ребенка.
- В послеоперационном периоде межпредсердная перегородка может стать вполне гиперэхогенной вследствие заплаты из дакрона или тефлона, которые были использованы для закрытия дефекта или из-за хирургической переориентации перегородки, в которой межпредсердная перегородка должны быть скорректирована для исправления аномального дренажа легочных вен в верхнюю полую вену. Окклюдеры установленные при эндоваскулярном лечении у детей остаются на всю жизнь, и мы наблюдаем за ними используя эхокардиографию в качестве эталона контроля.
Дефекты венозного синуса на эхокардиографии
Дефекты венозного синуса встречаются менее чем у 5% пациентов, которые имеют ДМПП. Эти дефекты обычно располагаются в верхней и задней части межпредсердной перегородки (рядом с верхней полой веной). Однако они также могут распространяться кзади и книзу к нижней полой вене. Дефекты венозного синуса часто связаны с аномальными соединения правых легочных вен. Эти аномальные соединения, как правило, касается правой верхней или средней вены (или обеих вместе) при впадении либо в ВПВ или ПП. У пожилых пациентов, тройник часто требуется, чтобы уверенно представить себе эти кзади расположены аномалии.
Комплексное исследование эхокардиография в пациентов с ДМПП требует визуализации не только дефекта и связанных аномалий, но и оценку степени расширения правых камер сердца с давлением в легочной артерии. Оценка гемодинамики базируется на Допплеровское определение скорости трикуспидальной регургитации. Внимание врача при проведении УЗИ на уплощение межжелудочковой перегородки и толщина стенки ПЖ тоже полезно. Диастолическое уплощение является ориентировочным знаком при перегрузке объемом ПЖ, и систолическое уплощение связано с увеличением систолического давления. Последние признаки должны стать поводом для поиска других причин легочной гипертензии. Легочная гипертензия из-за изолированного ДМПП всегда необычна и является необходимым поводом для количественной оценке шунтирующего объема при допплеровских измерениях. На самом деле, такие оценки часто являются неточными, так как количество компонентов для измерений, включенных в расчет не всегда аккуратно измеримы.
Нахождение на двухмерной (2D) эхокардиографии умеренного увеличения ПЖ является клинически достаточным основанием, чтобы отправить пациента на устранение дефекта межпредсердной перегородки. Шунт слева направо, который сопровождает дефект вызывает увеличение правых отделов сердца, что пропорционально объему шунтирующего потока. Необъяснимая дилатация правых камер сердца должно привести к мысли об исключении на разных уровнях дополнительных предсердных шунтов, например, наличие множественных ДМПП и аномального дренажа легочных вен. При отсутствии дополнительного нарушения или повышенного давления в легочной артерии, коэффициент увеличения ПЖ напрямую связан с размером ДМПП.
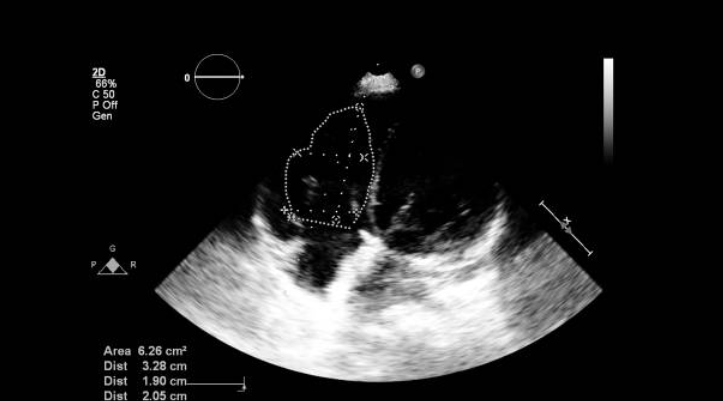
Первичные ДМПП (полная и частичная форма) на эхокардиографии
Дефекты межпредсердной и межжелудочковой перегородки (также известный как дефекты атрио-вентрикулярных каналов - АВК) возникают из-за недостаточного образования АВ перегородки из эмбриональных эндокардиальных подушек. В результате образуется своеобразный порок развития внутри сердца по типу АВ дефекта. Все сердца при АВ дефекте канала имеют дефицит перегородки в этой области. В результате АВ клапан (или клапаны) не имеют нормального крепления к межжелудочковой перегородки. Полная форма мальформации состоит из общего (единого) АВ клапана и различной степени связи между обоими желудочками (перимембранозный ДМЖП) и предсердиями (первичный ДМПП). Эмбрионально общий АВ клапан не разделяется на правый и левый компоненты, а сохраняется в качестве общего АВ клапана. Физиологические последствия этого порока развития включают в себя большой шунт слева направо (с перегрузкой объемом обоих желудочков), легочная гипертензия (за счет большого ДМПП), и переменной степенью дисфункции общего АВ клапана (чаще всего регургитация).
Частичный дефект АВ канала является сочетанием первичного ДМПП и расщепления передней створки левого АВ клапана. Этот порок не имеет ДМЖП, как при в полном АВК и, таким образом, отображает физиологию похожую на изолированный ДМПП. Анатомия внутренней сердечной анатомии является уникальной у этих пациентов. Патология АВ клапана, связанная с дефектом AV перегородки исключает нормальное верхушечное смещение трехстворчатого клапана. Поэтому при частичном дефекте межпредсердной перегородки, правый и левый АВ клапан прикрепляется к мышечной части перегородки на том же уровне. Эта привязанность к перегородке не только включает одноуровневое расположение клапанов, но и избавляет от ДМЖП при частичном АВ канале. Облигатный предсердный шунт слева-направо при частичном АВК приводит, в первую очередь, к расширению правых отделов сердца. Размер левого желудочка (ЛЖ), как правило, нормальный, если не развивается значительная регургитация левого АВ (митрального) клапана. Отклонения левого АВ клапана присутствует в разной степени у всех пациентов, которые имеют частичные дефекты АВ канала, хотя он может нормально функционировать во многих детей. Без хирургического вмешательства, пациенты с частичным АВК часто страдают от развития прогрессирующей регургитации левого АВ клапана. У небольшого числа пациентов в связи с этим поражением может также развиваться стеноз левого АВ клапана. Эти пациенты часто имеют только одну папиллярную мышцу митрального клапана (деформация по типу парашютообразного митрального клапана).
Необходима хирургическая коррекция этих дефектов, чтобы избежать поздних осложнений, таких как легочная гипертензия (при полной форме) и перегрузка объемом (при частичном АВК). Полная форма АВ септальных дефектов может быть прооперирована в первые 6 месяцев жизни, если имеются показания.
При обнаружении на эхокардиографии частичного АВК, требуется пластика дефекта и клапана, когда он естественно разделяется на правую и левую составляющие с его привязанностью к межжелудочковой перегородке. Данное вмешательство может быть проведено позже в младенчестве, потому что функция желудочков и давление в легочной артерии обычно нормальное. Хирург обычно закрывает расщелину в передней створке левого АВ клапана, чтобы уменьшить вероятность в дальнейшем регургитации. Одна из самых неприятных, а иногда и запутанных аспектов врожденных пороков сердца в кардиологии тенденция к более чем одной номенклатуре, которая будет применяться к одному и тому же пороку. Некоторые более общие синонимы для AВ септальных дефектов приведены ниже.
Синонимы:
- Дефекты эндокардиальных подушек
- Дефекты предсердно-желудочковой перегородки
- Дефекты атриовентрикулярного канала
- Первичный ДМПП + расщепление передней створки митрального клапана
Виды лечения ДМПП
Лечение при гемодинамически значимых вторичных ДМПП традиционно хирургическое, с применением пластики или заплат для закрытия дефекта, при этом пациент находиться на искусственном кровообращении. Недавно разработанные устройства транскатетерной окклюзии позволяют проводить нехирургическое закрытие для большинства пациентов со вторичным ДМПП. Эхокардиография играет важную роль в предварительном отборе пациентов и в помощи размещения окклюдера при катетеризации в операционной. До закрытия эндовасулярным методом вторичного ДМПП, важно исключить другие аномалии, которые требуют хирургического лечения; кроме того, обязательно определяются размер дефекта и объем остатков ткани межпредсердной перегородки, которая присутствует вдоль всего видимого ободка дефекта (верхний, верхушечный, передний и задний край), которые должны быть определены количественно. Во время развертывания устройства, используется эхокардиография (трансторакальная или чреспищеводная) для точной доставки и размещения окклюдера.
Первичный ДМПП находится в передней и нижней (апикальной) части межпредсердной перегородки и составляют около 15% от всех дефектов. Первичные дефекты межпредсердной перегородки в виде АВ коммуникации неизменно связаны с расщелиной в передней створке митрального клапана. Если не оперировать, то расщелина в створке будет связана с прогрессирующей митральной регургитацией, которая приводит к сердечной недостаточности.
