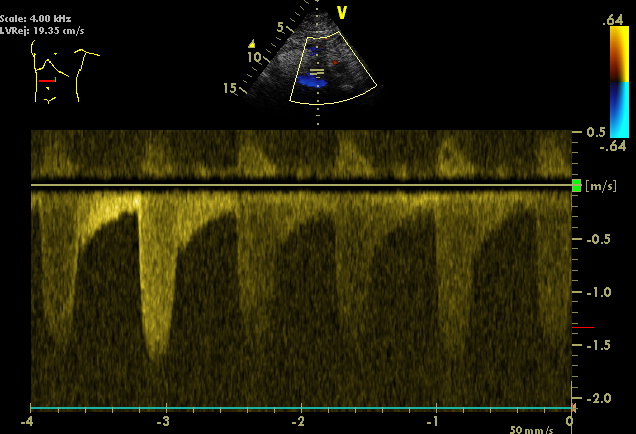
4:05 PM УЗИ почечных артерий |
Этиология реноваскулярных заболеваний. Патология почечной артерии, которые мы выявляем на УЗИ часто может быть вызвано атеросклерозом, фиброзно-мышечной дисплазией (ФМД), тромбоэмболией или васкулитом. Приблизительно от 75% до 90% стенозов, по данным УЗИ почечных артерий, возникает из-за атеросклероза. ФМД является второй наиболее частой причиной реноваскулярной патологии. На его долю приходится около 25% случаев почечной гипертензии и ~2% от всех случаев гипертонии. При атеросклеротическом поражении, как правило, на ультразвуковом исследовании мы видим сужение устья и проксимального сегмента почечных артерий, ФМД (подтип медиальной дисплазия) влияет на средние и дистальные две трети артерии и на УЗИ снимках есть характерная внешность, напоминающая «нитку с бисером». Эпидемиология/Прогноз по данным УЗИ Как показывает ультразвуковое сканирование сужение почечных артерий - это не редкое заболевание, при общей распространенности 6,8% у лиц ≥65 лет. Двусторонние стенозы почечных сосудов также являются общим состоянием, которое мы наблюдаем на УЗИ в 40% до 50% случаев. Атеросклеротические сужения сосудов почек часто связаны с атеросклерозом в других сосудистых бассейнах. У пациентов, проходящих скрининг во время дуплексного сканирования, кроме сужения почечных артерий мы находим у 60% пациентов атеросклероз сонных артерий или артерий нижних конечностей. Факторами риска наличия вазоренальной болезни являются возраст, курение, дислипидемия, гипертензия и диабет. Атеросклеротические сужения почечных артерий — это часто прогрессирующее заболевание. По данным УЗИ почечных артерий процент стеноза растет со скоростью от 7% до 14% в год. В течение 5-летнего периода наблюдения, окклюзия происходит в ~40% случаев, когда стеноз был изначально отмечен >75%. Непроходимость возникает чаще всего у пациентов с высоким классом стеноза, тяжелой артериальной гипертензией и сахарным диабетом. Тяжелые атеросклеротические стенозы почечных артерий независимо связаны со смертностью, даже у пациентов, которые перенесли коронарную реваскуляризацию. В одном исследовании 4-летняя выживаемость у пациентов, перенесших скрининг почечной артерии во время катетеризации сердца была 90% без сужения почечных сосудов, ~70% со стенозом от 50% до 95%, и 48% - со стенозом >95%. Таким образом, поражение почечных артерий непосредственно ускоряет сердечно-сосудистую смертность и является отягощающим фактором. Основные патофизиологические последствия вазоренальной гипертензии (ВРГ) и почечной недостаточности хорошо изучены. Система ренин-ангиотензин активируется, когда повышается уровень ренина чтобы избавить почку от недоперфузии при поставке крови в стенозированной артерии. Почечная недостаточность развивается при снижении почечного перфузионного давления, которое превышает ауторегуляторные реакции почки. Сниженный почечный кровоток приводит к снижению скорости клубочковой фильтрации и, в конечном счете, повреждение почечной ткани. Вклад ВРГ в развитие терминальной стадии почечной болезни точно не определена, хотя почечные артерии обычно приводит к необратимой потере выделительной функции почек. Несмотря на свою распространенность, стенозы почечных артерий относительно редкая причина гипертонии. Наличие стеноза сосудов почек на УЗИ у больного с гипертонией не обязательно означает, что она является причиной. Ретроспективный обзор данных УЗИ почечных артерий показал, что примерно у половины пациентов со стенозом >50% не имеют гипертонию. Однако, наличие резистентной АГ (определяется как неспособность нормализовать артериальное давление <140/90 мм рт. ст. медикаментозным лечением, состоящей из как минимум трех препаратов с различными механизмами действия, включая диуретик) должны вызвать подозрение на сужение сосудов почек, как основную причину. Злокачественные или ускоренные гипертензии также нередко связаны с высокой распространенностью вазоренальной гипертензии. Клиническая картина и оценкаВазоренальную гипертензию следует заподозрить или исключить, когда
Физическое обследование обычно не помогает в диагностике ВРГ. Доказанный ранее атеросклероз коронарных, сонных артерий или сосудов нижних конечностей на УЗИ повышает вероятность вазоренальной гипертензии из-за системного характера атеросклероза. Присутствие при аускультации шума в животе является общим и неспецифическим симптомом. Однако шум обоих компонентов систолического и диастолического характера, особенно если он расположен в эпигастрии, может свидетельствовать о стенозе почечных артерий. В прошлом, косвенные методы, такие как внутривенная урография, активности ренина плазмы, тест с каптоприлом, и измерение ренина были использованы для того чтобы диагностировать ВРГ. Эти методы имеют различные недостатки и обладают плохой чувствительностью, специфичностью, или точностью и в значительной степени заменены более сложными методами визуализации. Диагноз может быть установлен с помощью методов ультразвуковой допплерографии, рентгеноконтрастной ангиографии, КТ или МРА. Цель УЗИ почечных артерий состоит в выявлении основной причины поражения почечных артерий, локализовать место стеноза, определить тип болезни (например, атеросклероз или ФМД), свидетельствовать о гемодинамической значимости стеноза, и предсказать вероятность благоприятного ответа на реваскуляризацию. Ультразвуковое исследование оптимально удовлетворяет всем этим критериям. Таким образом, выбор метода определяется стоимость, наличием аппарата и опытом врача. Дигитальная субтракционная ангиография является наиболее точным тестом для диагностики стеноза почечных сосудов и должно рассматриваться, когда индекс подозрения высок и неинвазивные методы исследования не дают результатов.
Лечение стеноза почечных артерий после УЗИЛечение стеноза сосудов почек включает в себя медикаментозную терапию, чрескожную реваскуляризацию (ангиопластика или стентирование) и хирургическую реваскуляризацию. Медикаментозное лечение является в значительной степени ориентирована на контроль артериального давления теми же препаратами, которые используются для лечения гипертонической болезни, включая блокаторы кальциевых каналов и β-блокаторы. Применение ингибиторов АПФ и блокаторов рецепторов ангиотензина - это несколько спорный момент в лечении. Эти препараты связаны со снижением функции почек от 5% до 20% пациентов с двусторонними стенозами почечных артерий по данным УЗИ. У пациентов с односторонним стенозом, с другой стороны, ингибиторы АПФ и блокаторы рецепторов ангиотензина могут быть более эффективны, чем другие антигипертензивные средства для снижения артериального давления, а у больных сахарным диабетом, в частности, эти препараты влияют на активации ренин-ангиотензиновой системы и может уменьшить повреждение почек. Гипертония у пациентов с ФМД, как правило, тоже реагирует на медикаментозное лечение. Контроль артериального давления не появляются, чтобы уменьшить прогрессирование ВРГ. Модификация факторов риска: отказ от курения, лечение дислипидемии и применение аспирина рекомендуется для всех пациентов с атеросклеротической вазоренальной гипертензией. Клинические подсказки, которые помогут определить, какие пациенты с атеросклеротическим стенозом почечных артерий по данным УЗИ лучше всего лечатся медикаментозной терапией против реваскуляризации почечной артерии являются активной областью исследования. Тем не менее, рекомендации для эндоваскулярной реваскуляризации используются для следующих сценариев: сохранение функции почек, лечение рефрактерной артериальной гипертензии, наличие застойной сердечной недостаточности и стенокардии. Для пациентов с артериальной гипертензией и ФМД, чрескожную ангиопластику с установкой стента или у пациентов со сложной анатомией следует рассматривать сосудистую хирургическую реконструкцию. Эндоваскулярное лечение стенозов сосудов почек будет обсуждаться дальше. В настоящее время хирургическая реваскуляризация зарезервировано большинством врачей для тех пациентов, заболевание которых соответствует данным клиническим критериям, но анатомия которого не поддается эндоваскулярному лечению. Оперативные методы, используемые для устранения вазоренальной гипертензии, включают аорторенальное шунтирование, тромбэндартерэктомия, реимплантация почечной артерии, и спленоренальное шунтирование. Еще статьи по теме:
|
Блог
Главная » УЗИ сосудов » 2017 » Март » 11 » УЗИ почечных артерий