ЭхоКГ и перикардит
Заболевания перикарда и ЭхоКГ
Перикард - это мешок, который окружает сердце и состоит из внешнего фиброзного перикарда и внутреннего серозного перикарда, который имеет внешний париетальный слой (прикрепленный к фиброзному мешку) и внутренний висцеральный слой (или эпикард, прикрепленный к сердцу). Между двумя слоями серозного перикарда существует потенциальное перикардиальное пространство, обычно содержащее небольшой объем (<50 мл) перикардиальной жидкости. ЭхоКГ наиболее эффективный метод оценки многих патологических изменений, которые могут повлиять на перикард, вызывая увеличение перикардиальной жидкости (перикардиальный выпот), тампонаду сердца или констриктивный перикардит. Нормальный фиброзный перикард обладает высокой отражающей способностью и кажется ярким эхо. Жидкость в перикардиальном пространстве плохо отражает и выглядит черной. У некоторых людей может быть перикардиальная жировая подушечка или киста.
Выпот в перикарде. Выпот в перикард может состоять из серозной жидкости, крови или, реже, гноя (когда человек очень серьезно болен). Причины перикардиального выпота
- Инфекция - вирусная, бактериальная, в том числе туберкулезная, грибковая.
- Злокачественные образования
- Сердечная недостаточность
- Постинфарктный синдром Дресслера
- Сердечная травма или операция
- Уремия
- Аутоиммунные заболевания- ревматоидный артрит, системная красная волчанка (СКВ), склеродермия.
- Воспаление - амилоидоз, саркоидоз
- Гипотиреоз
- Лекарственные препараты - фенилбутазон, пенициллины, прокаинамид, гидралазин, изониазид.
- Расслоение аорты
- Радиация
- Идиопатический выпот.
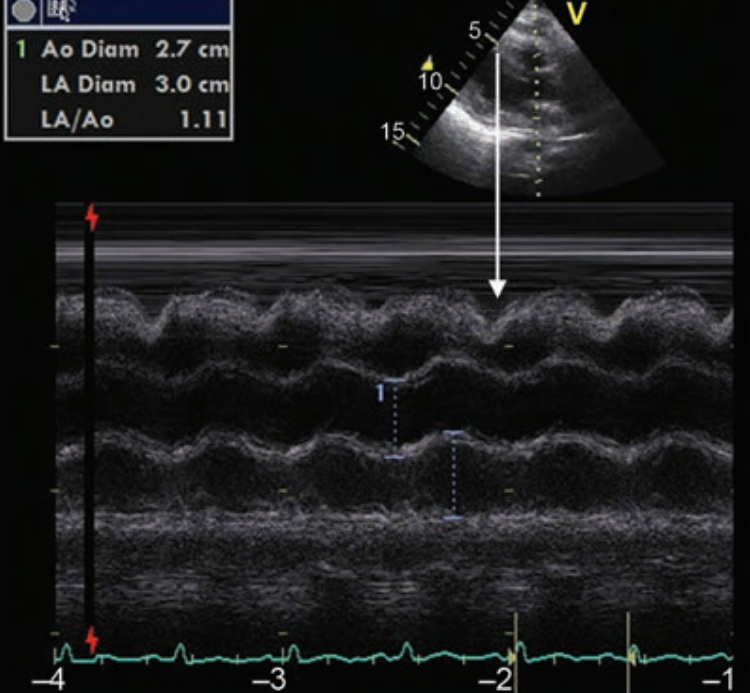
М-режим и 2-мерная эхокардиография - наиболее важные методы оценки выпота в перикард (рис. 4.25, 4.26). В М-режиме, используя парастернальный вид по длинной оси, выпот в перикард в виде анэхогенной полосы может быть ниже задней стенки ЛЖ или выше передней стенки ПЖ. На 2-мерном изображении выпот можно увидеть, как свободное эхо пространство, окружающее сердце. Выпот может распространяться по перикардиальному пространству или локализоваться только в определенных областях. Дифференциация перикардиального и плеврального выпота может проводиться в 2-D или M-режиме (хотя два могут сосуществовать). В отличие от плеврального выпота, анэхогенное пространство перикардиального выпота заканчивается у атрио-вентрикулярной-бороздки и не выходит за пределы уровня нисходящей аорты.
Оценка объема имеющегося выпота в перикард может быть сделана с помощью ЭхоКГ. Это может быть сделано качественно в M-режиме или в 2D режиме по глубине анэхогенного пространства вокруг сердца. Более точным методом является использование функции планиметрии (оценки площади), имеющейся на большинстве компьютеров для эхокардиографии. Делается неподвижное изображение апикальной 4-камерной проекции и выполняются следующие измерения: Сначала проводиться обводка перикарда (на основе которой компьютер вычисляет объединенные объемы сердца и перикарда), затем обводка вокруг сердца (что дает объем сердца). Объем жидкости в перикарде на ЭхоКГ получается путем вычитания этих объемов.
Тампонада сердца - это опасная ситуация, когда функция сердца нарушается из-за внешнего давления на сердце (например, из-за скопления жидкости или сужения перикарда). Тампонада может быть результатом большого объема перикардиального выпота или быстрого образования небольшого объема выпота, который вызывает давление на сердце (очень большие выпоты могут образовываться, не вызывая тампонады, если перикардиальный мешок успевает растянуться, чтобы вместить жидкость).
Клинические особенности тампонады
- Тахикардия (частота сердечных сокращений> 100)
- Гипотония (систолическое АД <100 мм рт.ст.) с малым пульсовым объемом
- Парадоксальный пульс> 10 мм рт.ст. (Преувеличение нормального небольшого [<5 мм рт.ст.] падения систолического АД на вдохе)
- Повышенная пульсация внутренней яремной вены (ВЯВ) с выраженным систолическим спуском "X". Пульс ВЯВ может не падать как обычно при вдохновении или нечасто может парадоксальным образом повышаться (парадокс Куссмауля). Помните: тампонада - это клинический диагноз. ЭхоКГ может предоставить подтверждающее свидетельство этого.
Эхокардиографические особенности тампонады
- Большой объем перикардиального выпота.
- Диастолический коллапс правого предсердия (ПП) и / или правого желудочка (ПЖ). Обе камеры чувствительны к тампонаде. После облегчения тампонады путем дренирования выпота диастолический коллапс ПЖ вскоре проходит. Диастолический коллапс правого предсердия проходит не так быстро и может быть более чувствительным индикатором тампонады.
- Допплеровские особенности представляют собой увеличенные изменения трансмитрального и транстрикуспидального кровотока, обычно наблюдаемые при вдохе и выдохе, и изменения характера кровотока в верхней полой вене (ВПВ).
- ЭхоКГ может помочь в безопасном выполнении терапевтической аспирации перикардиальной жидкости иглой под эхокардиографическим контролем (перикардиоцентез) для снятия тампонады, что может спасти жизнь. Эхокардиография может помочь определить место и степень сбора жидкости, а также оценить успешность процедуры.
Острый перикардит и эхокардиография
Это воспаление перикарда, которое имеет несколько причин. Может быть сопутствующий перикардиальный выпот (транссудат). Клинические особенности сильно различаются. У некоторых людей данная патология может протекать относительно бессимптомно, в то время как другие люди могут испытывать тяжелое заболевание с воспалением, распространяющимся на миокард (миоперикардит) с гемодинамическим коллапсом. Острый перикардит может повторяться.
Клинические особенности острого перикардита
- Боль в груди, которая является загрудинной и может относиться к плечам или шее. Боль усиливается при дыхании, обычно при глубоком вдохе (плевритная боль в груди) и при движении. Боль часто усиливается в положении лежа и уменьшается при сидении вперед.
- Лихорадка, особенно если перикардит вызван вирусной или бактериальной инфекцией, инфарктом миокарда или ревматической лихорадкой.
- Недомогание.
- Трение листков перикарда. Это поверхностный царапающий / хрустящий звук. Он был описан как звук, издаваемый ногами при «ходьбе по снегу».
Причины перикардита
- Идиопатический
- Вирусная инфекция (например, Коксаки)
- Инфаркт миокарда - острый или от 1 месяца до 1 года (синдром Дресслера)
- Уремия - в терминальных стадиях почечной недостаточности и может протекать бессимптомно.
- Злокачественные новообразования - особенно рак бронхов или груди, лимфома Ходжкина, лейкемия, злокачественная меланома.
- Туберкулез - субфебрильная температура (особенно вечером) с недомоганием, похуданием и особенностями острого перикардита (для диагностики может потребоваться аспирация перикарда)
- Бактериальный - гнойный перикардит с пневмонией (например, Staphylococcus aureus, Haemophilus influenzae или сепсис); часто со смертельным исходом; лечение антибиотиками с хирургическим дренированием или без него
- Травма
- Лучевая терапия - только если сердце не полностью защищено.
Диагностика перикардита. Диагностическая ЭКГ показывает подъем сегмента ST с седловидным вогнутым восходящим сегментом ST. Воспалительные маркеры (скорость оседания эритроцитов [СОЭ] и С-реактивный белок) и количество лейкоцитов повышены. Сердечные ферменты и тропонины могут быть повышены, если есть связанный миокардит.
Лечение. Нестероидные противовоспалительные препараты и стероиды назначают, если перикардит тяжелый или рецидивирующий.
ЭхоКГ часто требуется пациентам с острым перикардитом, при этом можно обнаружить следующие признаки:
- При неосложненном вирусном перикардите эхо-сигнал может быть нормальным без патогномоничных признаков.
- Может быть выпот в перикард
- Сопутствующие признаки (например, регионарные аномалии движения стенки при остром инфаркте миокарда)
- «Утолщенный» перикард.
Использование ЭхоКГ при остром перикардите
- Помощь в диагностике основной этиологии
- Обнаруживает такие осложнения, как выпот, миоперикардит, систолическую и диастолическую дисфункцию желудочков
- Сопутствующий перикардиальный выпот
- Регионарные аномалии движения стенки
- Обнаружение опухоли
- Дифференциальный диагноз от состояний с похожими проявлениями (например, вегетации и МР у пациента с лихорадкой, систолическим шумом или шумом трения из-за инфекционного эндокардита)
- У людей с болью в груди в течение 12 часов после острого коронарного синдрома для дифференциации повреждения миокарда (аномалии движения стенок) от перикардита.
Констриктивный перикардит т эхокардиография
В этом состоянии относительно гибкий фиброзный перикард становится более жестким из-за фиброза или кальцификации, ограничивая диастолическое расширение желудочков и уменьшая диастолическое наполнение. Причины констриктивного перикардита
- Туберкулез
- Заболевания соединительной ткани
- Злокачественные новообразования
- Травма и посткардиальная хирургия
- Уремия
- Другая инфекция - бактериальная, вирусная
- Идиопатический
ЭхоКГ важно для диагностики и оценки констриктивного перикардита. Полезно попытаться понять основные физиологические механизмы. Когда сердце заключено в жесткий перикард, это влияет на способность всех камер сердца изменять объемы во время нормального сердечного цикла. Изменяется давление, потоки и объемы во всех частях сердца и его венозных и артериальных связях. При констриктивном перикардите общий объем 4 камер сердца относительно фиксирован. Увеличение объема одной камеры происходит за счет других камер. Это известно как взаимозависимость.
Например, во время нормального дыхания падение внутригрудного давления во время вдоха увеличивает венозный возврат к правому отделу сердца. При констриктивном перикардите из-за взаимозависимости увеличенные объемы правых отделов сердца (ПП и ПЖ) ограничивают и уменьшают объемы левых отделов сердца. Это усугубляется уменьшенным возвращением крови к левым отделам сердца из легких при более низком внутригрудном давлении. Механизм работы сердца по Старлингу изменяется, говоря простыми словами, это заключается в том, что в нормальном сердце увеличенное растяжение камеры сердца приводит к большей силе выталкивания и увеличению ударного объема - т. е. чем больше крови попадает в камеру, тем больше крови выходит. Снижение объема левых отделов сердца приводит к уменьшению ударного объема в аорту. Это один из факторов, вызывающих заметное падение систолического артериального давления во время вдоха (парадоксальный пульс), которое наблюдается при констриктивном перикардите.
Эти физиологические изменения могут помочь нам понять результаты ЭхоКГ при констриктивном перикардите:
- Наполнение желудочков преждевременно прекращается (в начале или в середине диастолы), что ограничивает диастолическое расширение желудочков и снижает диастолическое наполнение.
- Конечные диастолические объемы ЛЖ и ПЖ уменьшаются с последующим уменьшением ударного объема.
- Повышается давление во всех 4 камерах сердца и их венозных соединениях.
- Повышенное давление в левом и правом предсердии и ограниченное наполнение приводят к кратковременному и высокоскоростному потоку в правый и левый желудочки.
- Поскольку максимальный объем сердца фиксирован, увеличение объема правого сердца ограничивает увеличение объема левого сердца и наоборот (взаимозависимость)
- Сердце относительно изолировано от нормальных респираторных изменений внутригрудного давления, но его венозные и артериальные связи (которые находятся за пределами перикарда) - нет. Это приводит к аномальному наполнению сердца при дыхании и влияет на ударный объем и кровяное давление (по механизму Старлинга, как описано выше).
ЭхоКГ признаки констриктивного перикардита
- M-режим и 2-D эхокардиография. Утолщенный перикард. Эти измения трудно определить количественно, и зачастую их часто переоценивают. Нормальный перикард очень эхогенный и яркий. Степень этого зависит от настроек усиления на аппарате УЗИ. В M-режиме утолщенный перикард выглядит как темная толстая эхо-линия или как несколько отдельных параллельных линий.
- Кальцинированный перикард - локализованный или генерализованный.
- Аномальное движение перегородки, особенно конечно-диастолическое (чрезмерное смещение кпереди, «отскок перегородки»).
- Расширение НПВ из-за повышения системного венозного давления.
- Аномальный характер наполнения ЛП - ЛЖ расширяется только в раннюю диастолу. Трудно распознать в реальном времени. В M-режиме это проявляется как выравнивание движения в легочных венах в средней и поздней диастоле.
- Преждевременное закрытие МК - из-за повышенного диастолического давления ЛЖ.
- Преждевременное диастолическое открытие легочного клапана с повышением конечного диастолического давления в ПЖ.
Допплерография при констриктивном перикардите
- Аномальный паттерн кровотока МК, отражающий аномальное диастолическое наполнение ЛЖ «ограничительного паттерна».
- Увеличение ранней диастолической скорости (большая волна E)
- Быстрое замедление
- Очень маленькая волна A по сравнению с E (соотношение E: A> 1,5)
- Короткое полупериод давления потока митрального и трикуспидального клапанов
- Повышенная респираторная вариабельность потока МК (уменьшение зубца Е на> 25% на вдохе) или потока ТК (уменьшение зубца Е на> 25% на выдохе)
- Аномальный паттерн кровотока в печеночных и легочных венах
- Выраженное систолическое «Х» снижение потока ВПВ.
Точно диагностировать констриктивный перикардит с помощью ЭхоКГ может быть сложно. Его особенно трудно отличить от рестриктивной кардиомиопатии или рестриктивного характера функции миокарда из-за инфильтрации миокарда (таблица 4.5). Для постановки диагноза может потребоваться МРТ сердца и прямое измерение давления в исследованиях катетеризации.
ЭхоКГ при дифференциальной диагностики констриктивного перикардита от рестриктивной кардиомиопатии
| Показатели | Констриктивный перикардит | Рестриктивная кардиомиопатия |
| Перикард | утолщен> 4 мм (трудно оценить) и / или кальцинирован | Нормальный |
| Размер и толщина ЛЖ | Нормальная | ГЛЖ и/или малая полость ЛЖ |
| Систолическая функция ЛЖ | Норма | Может быть ненормальной |
| Диастолическая функция ЛЖ | Нормальное | Отклонение от нормы |
| Объемы ЛП и ПП | Норма | Увеличены |
| Движение МЖП | Дыхательный сдвиг | Нормальный |
| Модель трансмитрального потока | Дыхательные вариации в IVRT и скорости E-волны E> A, E: соотношение A> 1,5 |
Нет значительных респираторных изменений в скорости IVRT и E-волны, E <A - раннее заболевание E> A - позднее заболевание |
| Венозный поток печени | Реверс диастолического потока на выдохе | Реверс диастолического потока на вдохе |
| Легочный венозный кровоток | Доминирующий систолический кровоток | Доминирующий диастолический кровоток |
| СДЛА | Легкое повышение (35-40 мм рт.ст.) | От умеренного до серьезного повышения (≥60 мм рт.ст.) |
| Тканевой допплер | Нормальные или повышенные скорости (например, Em, e ') | Сниженные скорости (например, Em, e') |
| МЖП ЛЖ, Em,e ' | ≥7 см/с | <7 см/с |
| Соотношение E: Em | <15 | >15 |
