Эхокардиография в диагностике инфекционного эндокардита часть 2
Эхокардиография играет ключевую роль в диагностике и лечении инфекционного эндокардита (ИЭ). Окончательный диагноз должен быть основан на получении микроорганизма, вызвавшего ИЭ путем посева крови. В некоторых случаях без использования в диагностике эхокардиографии анализ крови даст неадекватный результат за счет изменения характера клапанной инфекции. Тогда диагноз будет опираться на эхокардиографию в качестве точного неинвазивного метода диагностики. Эхокардиография в Красноярске используется давно для выявления ИЭ и является полезным не только для оценки структурного и функционального состояния клапанного аппарата, но также для определения локального распространения инфекции (например, абсцесс кольца или створок), а также позволяет прогнозировать потенциал для возможной эмболизации вегетаций. Мы считаем, что эхокардиография должна быть выполнена во всех случаях подозрения на ИЭ и это частая причина ее проведения в Красноярске, когда кардиологи назначают данную процедуру обоснованно.
В большинстве случаев использование трансторакальной ЭхоКГ будет достаточно для оценки эндокардита на аортальном клапане. Чреспищеводная ЭхоКГ может быть показана в случае подозрения на ИЭ при отрицательном результате обычной эхокардиографии, или для оценки локального распространения инфекции (можно лучше визуализировать полость абсцесса), а также прогнозировать потенциальную эмболизацию, опираясь на размер вегетаций, их рост или постоянство в величине, расположение, количество и подвижность. Как трансторакальная так и чреспищеводная эхокардиографии могут произвести к ложно-отрицательным и ложно-положительным результатам. К счастью это происходит в редких случаях (слишком небольшие вегетации или уже произошла эмболия в другие органы основной их части, соответственно клапанные аномалии, не связанные с текущей инфекцией можно ошибочно принять за ИЭ). Поэтому ЭхоКГ должен быть только одним из важных шагов в диагностической цепочке.
Более поздние исследования показали, что в большинстве клинических ситуаций с подозрением на ИЭ первоначальная стратегия использования ЭхоКГ является экономически более эффективной, тем более поэтапная процедура проведения ЭхоКГ, позволяет определить оптимальную стратегию за эмпирическим подбором антибиотикотерапии. В то же время, важно обозначить конкретные определения эхокардиографических заключений, адекватно оценить местный эндокардит или его расширение инфекции за пределы клапана, что является одним из самых страшных осложнений у пациентов с ИЭ. Расширение распространения инфекции за пределы нативного клапана, то есть развивается бактериальный некроз местных тканей, что и приводит к высокой степени сердечной недостаточности и смерти, несмотря на хирургическое лечение. Местное распространение инфекции происходит в около 10 до 40% в случаях с эндокардитом нативного аортального клапана.
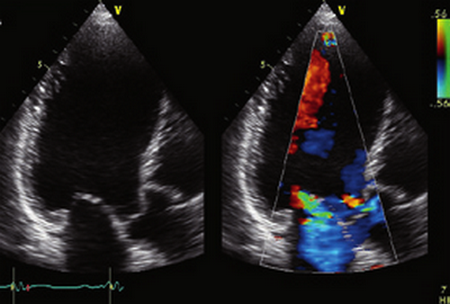
Формирование парааннулярного абсцесса и/или аортокавитального свищевого хода (или формирования свищевого тракта) представляют собой дальнейший шаг в эрозии аортального кольца и распространение инфекции за пределы клапана и аортального кольца. В ранней стадии паравальвулярного абсцесса патологический процесс состоит в значительной степени из воспалительного инфильтрата, но на поздних стадиях возникает некроз и развивается, как правило, кавитация, приводящие к разрушению околоклапанной ткани. Паравальвулярный абсцесс представляет собой не статическое осложнение, а является непрерывно прогрессирующий процессом и может перерасти в серьезные клапанные осложнения, в том числе надрывы клапана и его структур, образование свищей. Считается, что у 1,5-2,2% пациентов с ИЭ аортального клапана будут развиваться паравальвулярые свищи, и даже чаще тех пациентов, кто с имеет искусственный клапан в отличие от тех, кто имеет эндокардит на нативном (родном) клапане (коэффициент 1,61:1). Благодаря центральной позиции аортального клапана, инфекционный процесс клапана может образовывать свищи в практически любую окружающую камеру. Чаще свищи в результате ИЭ возникают на протезе неудивительно, ведь именно манжетка искусственного клапана фиксируется в этом месте, то есть это место более уязвимо, чем нативных клапанов. Парапротезные свищи являются наиболее опасным осложнением с участием паравальвулярной ткани и летальностью до 40%. Подсчитано, что около 60% больных с острой почечной недостаточностью и развитием сердечной недостаточности до операции по степени сердечной недостаточности является более тяжелым, чем у пациентов без свищей и абсцессов.
Расширение ИЭ от аортального до митрального клапана происходит через митрально-аортальное фиброзное продолжение и развитием септической аневризмы в передней митральной створке с или без перфорации. Ишемические осложнения миокарда могут развиться в результате эмболизации вегетаций из корня аорты, абсцесса, или из-за компрессии извне от расширенного корня аорты, абсцесса. Таким образом, даже у молодых людей внезапно происходит инфаркт миокарда. И наоборот, коронарные артерии в результате эндокардита могут быть непосредственно затронуты местным расширением коронарных устьев или созданием микотических артериальных аневризм.
В опубликованных данных, одним из наиболее точным, убедительным и надежным в прогнозировании паравальвулярных осложнений стало появление AV блокады по ЭКГ и признаки перикардита или перикардиальный выпот. Большинство из этих пациентов будут нуждаться в операции из-за классического хирургического показания независимого от эхокардиографического обнаружения паравальвулярных осложнений.
Эхокардиография в диагностике инфекционного эндокардита часть 1
