Околоушная лимфатическая мальформация
Ключевые факты при проведении УЗИ слюнных желез
- Околоушные лимфатические мальформации (ЛM) или лимфангиомы, могут быть обнаружены при пренатальном УЗИ.
- Чаще многокамерный вид, чем однокамерный
- Поверхностные поражения сжимаются датчиком.
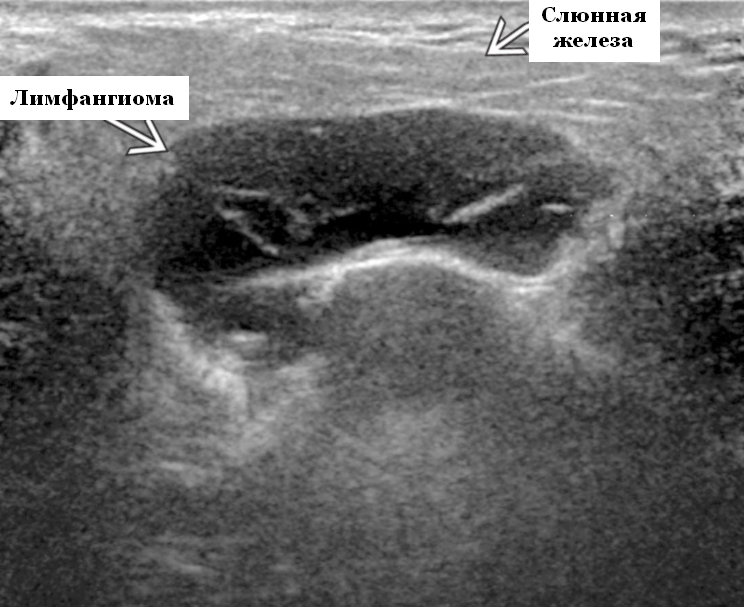
- Негеморрагическая / неинфицированн лимфангиома. Однокамерные / многокамерные анэхогенные сжимаемые кисты с тонкими стенками и промежуточными септами. Несмотря на большие размеры, существенного масс эффекта нет. На УЗИ слюнных желез можно рассмотреть тонкие незаметные стенки и заднее усиление. Цветной допплер: отсутствие кровеносных сосудов внутри поражения
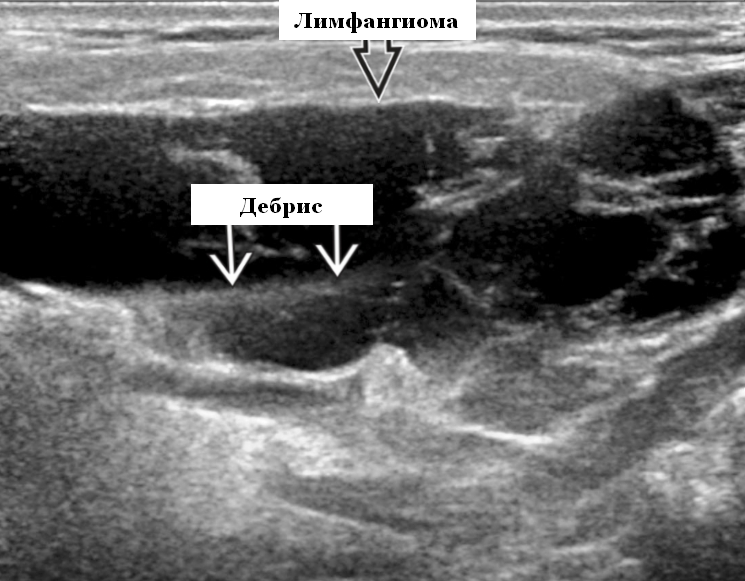
- Геморрагический / инфицированный тип лимфангиомы. Однокамерные / многокамерные гетерогенные кисты с неровными стенками, внутренним дебрисом. Несжимаемые, гипоэхогенные, толстые стенки и септы. Уровни жидкость-жидкость из-за осаждения кровяных клеток и разделения жидкостей (предполагает предшествующее кровотечение). Цветной допплер: при инфицировании можно увидеть васкуляризацию стенок, перегородок и прилегающих мягких тканей.
- Перед лечением склерозантом выполните предварительную визуализацию исходного уровня (УЗИ и МРТ).
- Ультразвук безопасно направляет инъекцию склерозанта и контролирует реакцию после лечения
Основной дифференциальный диагноз
- Венозная мальформация, венолимфатическая мальформация.
- Киста 1-й жаберной щели
- Околоушный абсцесс.
На что обратить внимание при ультразвуковом сканировании?
- Лимфангиома является основным дифференциальным диагнозом у новорожденных с кистозным отеком лица или шеи.
- Диагноз лимфатическая мальформацмия (ЛМ) следует рассматривать у младенца с подозрением на околоушный абсцесс, так как ЛМ меньшего размера часто присутствуют во время эпизода инфекции.
- МРТ следует выполнять при более крупных поражениях, чтобы оценить полную анатомическую протяженность образования.
Терминология. Сокращения. Лимфатическая мальформация (ЛМ) или лимфангиома
Синонимы. Пороки развития сосудов лимфатического типа. Спектр болезней. Венолимфатическая мальформация (ВЛМ): элементы венозной сосудистой мальформации (ВСМ) и ЛМ в одном и том же образовании. Лимфангиома и кистозная гигрома (старые термины)
Определение. Аномальное скопление расширенных лимфатических каналов, выстланных эндотелиальными клетками. Почти все они врожденные, возникшие в результате аномального развития лимфатической системы. Очень редко может быть вторичным по отношению к травме или операции.
Связанные синдромы. Синдром Тернера - наиболее частая ассоциация синдромов. Реже встречается при синдроме Дауна и алкогольном синдроме плода.
Ультразвуковая визуализация слюнной железы. Общие особенности
- Расположение. 75% возникают в области головы и шеи (наиболее часто). На подъязычной области шеи ЛМ чаще всего встречаются в заднем треугольнике, тогда как жевательные и поднижнечелюстные пространства - самые частые места надподъязычной зоны шеи. Интрапаротидное расположение встречается нечасто, при этом поражение может быть транспространственным, затрагивая несколько смежных пространств. 20% поражают опухолей подмышечную впадину. Реже поражается средостение, пах и забрюшинное пространство.
- Размер. Переменный, на УЗИ может быть большим и обширным
- Морфология. Однокамерное или, чаще, многокамерное поражение. Может содержать округлые или вкрапленные кистозные пространства. Имеет тенденцию проникать между нормальными структурами без какого-либо масс эффекта
Результаты ультразвукового исследования. Серошкальное УЗИ. Более крупные околоушные лимфангиомы могут быть обнаружены при пренатальном УЗИ. Чаще мультилокулярный, чем монокулярный. Кистозные пространства могут быть округлыми или вкраплениями. Поверхностные поражения сжимаются ультразвуковым датчиком. Внешний вид зависит от того, было ли ранее кровотечение / инфекция. Негеморрагический / неинфицированный лимфаангимоы выглядят на УЗИ как однокамерные или многокамерные (чаще) анэхогенные сжимаемые кисты с тонкими стенками и промежуточными септами. Несмотря на большие размеры, существенного масс эффекта нет. Тонкие незаметные стенки с задним акустическим усилением. Цветной допплер: в области поражения нет кровеносных сосудов. Геморрагический / инфицированный тип лимфатической мальформации. Однокамерные или многокамерные гетерогенные кисты с неровными стенками, внутренним дебрисом. Несжимаемые датчиком и гипоэхогенные полости с толстыми стенками и перегородками. Уровни жидкости-жидкости из-за осаждения и разделения жидкостей предполагают предшествующее кровотечение. Цветной допплер: при заражении; васкуляризация может быть видна в стенках, перегородках и прилегающих мягких тканях
Результаты КТ. Четко очерченный, разноплановый вид. Однородное низкое затухание, близкое к плотности воды. Иногда содержит материал более высокой плотности из-за высокого содержания белка или кровотечения. Не предпочтительный метод визуализации, так как он связан с ионизирующим излучением.
Результаты MРТ
- T1WI. Низкая интенсивность сигнала относительно околоушной паренхимы
- T2WI. Высокая интенсивность сигнала (близкий к жидкостному) относительно паренхимы околоушной железы. Сигнал с высоким содержанием белка или геморрагическим содержимым будет ниже. Уровни жидкость-жидкость из-за осаждения и разделения различных жидкостей (предполагает предшествующее кровотечение)
- FLAIR. Высокий сигнал обычно невозможно подавить из-за белкового содержания кист.
- T1WI C +. Отсутствие внутреннего усиления и незначительное усиление стенок и перегородок в неосложненных околоушных лимфатических мальформациях. Более выраженное усиление стенок и перегородок при наложении инфекции
Рекомендации по визуализации. Лучший инструмент для визуализации УЗИ слюнных желез, которое показывает кистозный характер образования и часто является диагностическим. МРТ (поверх КТ) рекомендуется для оценки полной анатомической протяженности поражения и его соотношения с соседними структурами и сосудами. T2WI обеспечивает лучшую видимость и четкость очага поражения. Перед лечением склерозантом выполните предварительную визуализацию исходного уровня (УЗИ и МРТ). Ультразвуковое сканирование безопасно направляет инъекцию склерозанта и контролирует реакцию после лечения
Дифференциальная диагностика при ультрасонографии
- Пороки развития околоушных вен. ВВМ и ВЛМ, оба содержат венозные компоненты. Усиление компонентов мягких тканей в сочетании с кистозными участками. При ультразвуковом исследовании можно обнаружить флеболиты
- Околоушный абсцесс. Представление может быть аналогичным, так как маленькие ЛМ могут быть обнаружены во время инфекционного эпизода. Более толстые гиперваскулярные стенки. Выраженная периферическая гиперваскуляризация
- Киста 1-й жаберной щели. Редко и обычно проявляется в более позднем возрасте. Однокамерная по своей природе. Могут быть видны изгибы глубокой части к костно-хрящевому соединению наружного слухового прохода
- Кистозный интрапаротидный лимфатический узел. Более округлая форма по морфологии, известны анатомические интра- и перипаротидные локализации. Толстые стенки ± васкуляризация
Патология. Общие особенности. Этиология. Различные гипотезы о механизме лимфангиогенеза. Неспособность лимфатической системы соединиться или отделиться от венозной системы. Аномальное почкование лимфатической системы. Доброкачественный неопластический процесс под влиянием лимфангиогенных факторов роста.
Постановка диагноза, оценка и классификация. Классификация по размеру кист (микрокистозная, макрокистозная или смешанная). Прогностическая значимость, поскольку макрокистозные лимфангиомы успешно лечатся склеротерапией. Микрокистозная ЛМ: состоит из кист размером <2 см3. Макрокистозная ЛМ: кисты размером> 2 см³. Лимфангиомы смешанного типа: содержит как микрокистозные, так и макрокистозные компоненты. Реже околоушные ЛМ классифицируются по местоположению (стадии). Стадия I: односторонняя подъязычная. II стадия: односторонняя надподъязычная. Стадия III: односторонняя надподъязычная. IV стадия: двусторонняя надподъязычная. Стадия V: двусторонняя надподъязычная
Макропатологические и хирургические особенности. Кистозные пространства ± сообщение друг с другом. Содержит белковую лимфатическую жидкость.
Микроскопические особенности. Кистообразные пространства выстланы одним слоем эндотелиальных клеток и стромой соединительной ткани. Рассеянные лимфоциты обычно обнаруживаются в содержимом кисты.
Клинические проблемы и проявления. Наиболее частые признаки / симптомы. Отек околоушных желез / лица. Может возникнуть внезапное появление отека, вызванное травмой или инфекцией верхних дыхательных путей. Функциональные проблемы, такие как одышка и дисфагия, встречаются редко, если поражение не распространяется вниз на передний треугольник шеи.
Демография. Возраст. 50-65% присутствуют при рождении или в утробе матери. 80-90% присутствуют к 2 годам. Представление у взрослых встречается крайне редко и обычно вторично после травмы или хирургического вмешательства.
Естественная история и прогноз. Спонтанная ремиссия у младенцев описана, но встречается относительно редко.
Лечение
- Операция. Влечет за собой риск повреждения лицевого нерва. Сообщается, что частота рецидивов составляет от 10 до 38%.
- Склерозирующие агенты. Аспирация содержимого кисты с последующим введением склерозанта. Чаще всего используются ОК-432 и блеомицин. Процедура обычно ограничивается макрокистозными поражениями.
- Аспирация. Не рекомендуется. Действует только временно и может привести к заражению
Итог
- Околоушная лимфатическая мальформация является основным диагнозом у новорожденных с кистозным отеком лица или шеи.
- Диагноз околоушной ЛМ следует рассматривать у младенца с подозрением на околоушный абсцесс, так как лимфангиома меньшего размера часто присутствуют во время инфекционного эпизода.
- На УЗИ неосложненные ЛМ анэхогенные, обычно мультисептированные с задним акустическим усилением.
- При осложнении инфекцией или кровотечении часто присутствует внутреннее эхо низкого уровня.
- МРТ следует выполнять при более крупных поражениях, чтобы оценить полную анатомическую протяженность.
