УЗИ при паротите
Острый паротит. Ключевые факты. Терминология. Острое воспаление околоушной железы (4 типа). Бактериальный: локализованная бактериальная инфекция ± абсцесс. Вирусный: обычно от системной вирусной инфекции. Индуцированный камнем: закупорка протока сиалолитом. Аутоиммунный: острый эпизод хронического заболевания.
Данные ультразвукового сканирования околоушной слюнной железы при паротите
- Околоушная железа чаще всего является воспаленной слюнной железой (в ее серозном секрете отсутствует бактериостатический муцин).
- На УЗИ имеется диффузное увеличение желез, одностороннее или двустороннее, в зависимости от основной этиологии.
- Гетерогенная гипоэхогенная эхо-структура слюнной железы, ± усиление паренхиматозной васкуляризации
- Крошечные гиперэхогенные очаги в паренхиме железы представляют воздух внутри внутрижелезистых протоков.
- Болезненность при надавливании датчиком
- Наличие реактивных пери- / интрапаротидных лимфатических узлов. Слегка увеличенные, эллиптические, сохраненные эхогенные ворота и васкуляризация ворот
- Неконтролируемое заболевание ведет к образованию абсцесса, рассматриваемое на УЗИ слюнных желез как нечетко выраженная гипоэхогенная некротическая опухоль ± воздух / газ
- Камни околоушного протока: эхогенный дефект наполнения расширенного околоушного протока ± задняя акустическая тень. Расширение интрапаренхиматозных протоков пораженной околоушной железы.
- При отсутствии расширенного протока УЗИ может пропустить небольшой околоушный камень, поэтому КТ более чувствительна
- УЗИ является методом выбора при подозрении на острый бактериальный паротит. Обнаружение камня, требующего хирургического удаления. Также позволяет обнаружить абсцесс и провести направленную аспирацию гноя
Основные дифференциальные диагнозы
- Синдром Шегрена.
- Околоушный сиалоз
- Доброкачественное лимфоэпителиальное поражение - ВИЧ
- Саркоидоз околоушных желез.
- Воспаленная киста 1-й жаберной щели
Терминология. Синонимы. Острый сиалоаденит. Определения. Острое воспаление околоушной железы (4 типа). Бактериальный: локализованная инфекция может перейти в гнойный характер с центральным абсцессом. Вирусный: обычно от системной вирусной инфекции. Индуцированный камнем: закупорка протока сиалолитом. Аутоиммунный: острый эпизод хронического заболевания.
Визуализация. Общие особенности при ультразвуковом сканировании
- Лучший диагностический признак на УЗИ - увеличенные околоушные железы с окружающими их жировыми пучками
- Расположение. Бактериальный: обычно односторонний. Вирусный: 75% двусторонний; Поднижнечелюстные и подъязычные железы также могут быть поражены. Индуцированный камнем: односторонний с рентгеноконтрастным камнем в околоушном протоке. Наиболее частые места образования камня: ворота железы, дистальный отдел околоушного протока. Аутоиммунный: обычно двустороннее поражение
- Морфология. При увеличении околоушная железа сохраняет нормальную конфигурацию. Обычно поражается вся железа, но может быть очаговое поражение
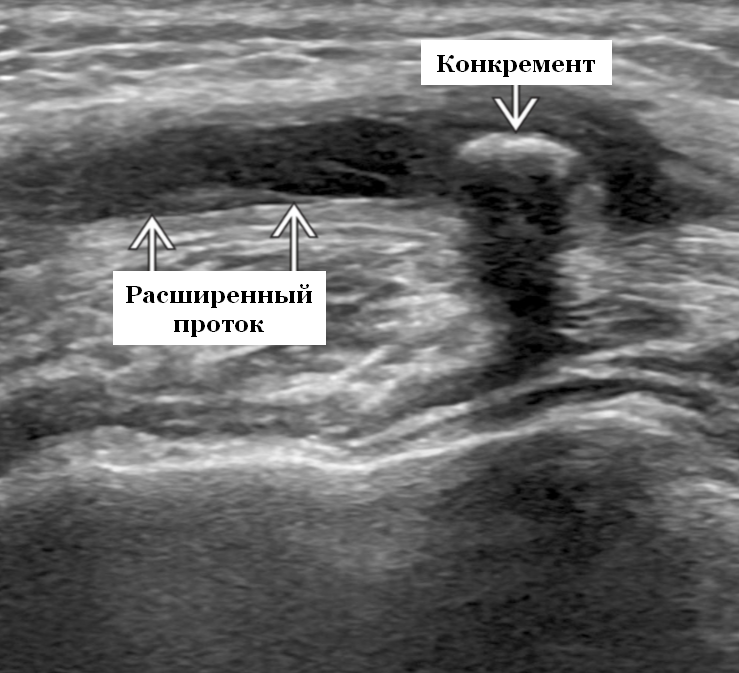
Результаты УЗИ при паротите
- Диффузное увеличение лимфатических узлов. Односторонний или двусторонний процесс, в зависимости от основной этиологии ± усиленная паренхиматозная васкуляризация
- Неоднородная гипоэхогенная эхоструктура.
- Крошечные гиперэхогенные очаги в паренхиме желез. Представляют воздух внутри железистых протоков
- Боль при надавливании датчиком
- Наличие реактивных перипаротидных и интрапаротидных лимфатических узлов. Слегка увеличенные, эллиптические, сохраненные эхогенные ворота и васкуляризация ворот
- Неконтролируемое заболевание может прогрессировать до образования абсцесса. Нечеткая гипоэхогенная опухоль со сжиженным компонентом ± газом
- Обнаружение камней околоушных протоков, которые прослеживается по ходу околоушного протока. Эхогенный очаг в расширенном околоушном протоке ± заднее акустическое затенение. Расширение интрапаренхиматозных протоков пораженной околоушной железы.
Результаты КТ. Бактериальный паротит: гиперплотное увеличение околоушной железы, нечеткие края. Вирусные: гиперплотные, увеличенные околоушные железы. Индуцированный конкрементом: камень околоушного протока обычно очевиден при осмотре. Аутоиммунный: меньшее вовлечение окружающего жира
КТ с контрастированием. Бактериальный: увеличенные, диффузно увеличивающие околоушные железы. Воспалительное скручивание окружающего жира. Кольцевое усиление абсцессов низкой плотности (если есть). Вирусный: увеличенные околоушные железы с легким усилением. Индуцированный конкрементом: околоушный проток расширен с утолщенными стенками, в остальном похож на бактериальный. Аутоиммунный: меньше скручивания окружающего жира. Может наблюдаться расширение протоков при длительном заболевании.
Результаты MРТ
- T2WI. Диффузный сильный сигнал ± очаги сильного сигнала (абсцессы или расширенные протоки)
- T1WI C +. Увеличенная околоушная железа расширяется умеренно диффузно. Абсцессы: скопления жидкости с хорошо видимым ободком
Другие результаты методы исследования. Сиалография противопоказана при остром гнойном паротите. Полезно для оценки рецидивов заболевания и осложнений, когда сиалоскопия недоступна
Рекомендации по визуализации. Лучший инструмент для визуализации проведение ультразвукового сканирования слюнной железы при выставлении клинического диагноза вирусного и аутоиммунного паротита. Других видов исследования обычно не требуется. УЗИ является методом выбора при подозрении на острый бактериальный паротит, а также для обнаружения камня, требующего последующего удаления. Особенно важно для пациентов с рецидивирующими инфекциями. При обнаружении образования абсцесса УЗИ можно использовать для аспирации гноя. При отсутствии расширенного протока УЗИ может быть нечувствительным к наличию небольшого околоушного камня; а КТ более чувствительна. Дополнительные проведения КТ с контрастированием необязательны. Камень будет значительно более плотным, чем контраст в сосудах. Сопутствующие внутрижелезистые камни лучше выявляются с помощью обычной КТ. Необходимо оптимизировать плоскость КТ-сканирования (параллельную верхним пломбам), чтобы артефакт зубной амальгамы не закрыл сиалолит в околоушном протоке
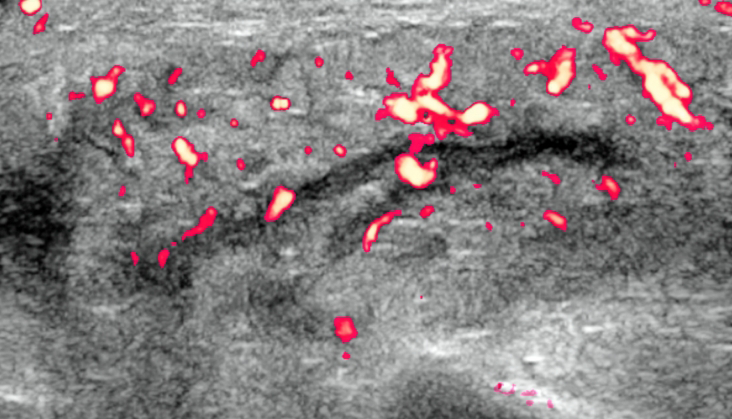
Дифференциальная диагностика паротита на УЗИ
- Синдром Шегрена. Сухость глаз и рта, артрит. Вовлечение подчелюстных и слезных желез в дополнение к околоушным. Гетерогенная паренхима с макро- / микрокистами и сетчатым внешним видом
- Околоушный сиалоз. Двустороннее, продолжительное, безболезненное, легкое увеличение околоушной (а иногда и подчелюстной железы). Связано с алкоголизмом, эндокринопатиями (особенно сахарным диабетом), недоеданием (включая нервную анорексию, булимию)
- Доброкачественное лимфоэпителиальное поражение - ВИЧ. Часто с кистозными и солидными образованиями. Двусторонние поражение на УЗИ с гетерогенной эхоструктурой околоушных желез
- Околоушный саркоидоз. Увеит и паралич лицевого нерва (болезнь Хеерфордта). Диффузное гипоэхогенное увеличение обеих околоушных желез. Увеличение лимфоузлов шеи
- Воспаление кисты 1-й жаберной щели. Суперинфекция проявляется в виде околоушного абсцесса. Рецидивирующие инфекции, связанные с заболеваниями верхних дыхательных путей
- Злокачественные новообразования околоушных желез. Аденоидно-кистозная карцинома околоушной железы. Мукоэпидермоидная карцинома околоушной железы. Дисфункция CNVII должна вызывать подозрение на злокачественное новообразование. Одностороннее очаговое (низкое) или нечеткое (высокое) образование околоушной железы. Опухоли высокой степени злокачественности, связанные с метастазами в лимфоузлы
Патология. Общие особенности. Этиология. Бактериальный: обычно из-за восходящей инфекции. Может быть результатом соседнего целлюлита. Staphylococcus aureus (50-90%) выявляется чаще, чем Streptococcus, Haemophilus, Escherichia coli, анаэробы. Гнойный паротит у новорожденных может быть двусторонним из-за бактериемии. Чаще встречается у недоношенных детей мужского пола. Вирусный: парамиксовирус паротита - наиболее частая причина. Также вирусы гриппа, парагриппа, Коксаки A и B, кишечные цитопатические вирусы человека-сироты (ECHO), лимфоцитарный хориоменингит. Цитомегаловирус, аденовирус, зарегистрированный при ВИЧ-инфекции. Рецидивирующий паротит детского возраста. Рецидивирующие эпизоды напоминают паротит. Обычно начинают с 5 лет; разрешается к 10-15 годам. У пациента часто наблюдаются односторонние симптомы, но возникают двусторонние сиалографические аномалии. Сиалографически имитирует синдром Шегрена. Этиология неизвестна. Другие поражения, которые могут иметь проявление острого паротита. Синдром Шегрена. Синдром Микулича. Синдром Сикки, фаза обострения. Бактериальные и сиалолитные поражения обычно односторонние, а вирусные и аутоиммунные, чаще двусторонние
Микроскопические особенности паротита
- Бактериальный: ацинарная дегенерация со смешанными инфильтратами нейтрофилов и круглых клеток. Микроабсцессы с некротическими аморфными остатками и нейтрофилами
- Вирусный: редко исследуется под микроскопом. Дольчатая архитектура сохраняется с интерстициальным подострым инфильтратом
Клинические проблемы и проявления паротита. Наиболее частые признаки / симптомы. Бактериальный: внезапно возникающая околоушная боль и отек. Твердые эритематозные болезненные железы, гнойные выделения из протока. У пациента может быть интоксикация, лихорадка, обезвоживание, спутанность сознания, лейкоцитоз с нейтрофилией. Нормальная / слегка повышенная амилаза. Вирусный: продромальные симптомы головных болей, недомогания, миалгии с последующей околоушной болью, болью в ухе, тризмом. Опухшая околоушная железа, но не эритематозная и не теплая. Вовлечение обычно двустороннее, но отек может быть асинхронным. Также может наблюдаться орхит, менингоэнцефалит, панкреатит, оофорит, тиреоидит, мастит. Лейкоцитопения с относительным лимфоцитозом. Повышенная сывороточная амилаза, особенно 1-я неделя. Индуцированный конкрементом: повторяющиеся эпизоды опухшей болезненной железы, обычно связанные с приемом пищи. Аутоиммунный: повторяющиеся эпизоды легкого отека желез, сопровождающиеся сухостью во рту.
Клинический профиль. Бактериальный: острая болезненность увеличенной околоушной железы у ослабленного пациента или новорожденного. Предрасполагающие факторы. Обезвоживание, хирургическое вмешательство, диуретики или холинолитики, снижающие слюноотделение. Обструкция протока камнем. Иммуносупрессия, плохая гигиена полости рта, неправильное питание. Вирусный: чаще встречается у детей, не получивших комбинированную вакцину MMR против кори, эпидемического паротита и краснухи.
Демография. Возраст. Бактериальные:> 50 лет и новорожденные. Вирусный: большинство пациентов моложе 15 лет; пиковый возраст: 5-9 лет. Часто наблюдается у детей, не получивших вакцину MMR. Взрослые обычно невосприимчивы к детскому контакту или вакцине MMR.
Эпидемиология. Околоушная железа чаще всего является воспаленной слюнной железой (отсутствие бактериостатического муцина в ее серозном секрете).
Естественная история и прогноз. Смертность от бактериального паротита может достигать 20%. Из-за возникновения у ослабленных пожилых пациентов. Хорошо реагирует на раннее лечение, хотя обнаружен ряд осложнений. Ранние осложнения. Формирование абсцесса с прорывом в глубокие пространства шеи, наружный слуховой проход или височно-нижнечелюстной сустав. Тромбофлебит ретромандибулярных или лицевых вен с дальнейшим тромбозом внутренней яремной вены. Дисфункция CNVII обнаруживается редко; обычно разрешается. Долгосрочные осложнения. Сиалектаз (расширение протоков) при рецидивирующих инфекциях, пониженном слюноотделении, боли. Самостоятельное купирование вирусного паротита; отек держится ≤ 2 недель. Системный парамиксовирус паротита имеет осложнения. Орхит, менингоэнцефалит, тиреоидит, нейросенсорная тугоухость, панкреатит. Аутоиммунный: медленно прогрессирующее заболевание. Может быть осложнен неходжкинской лимфомой
Лечение
- Бактериальный паротит. Антибиотики широкого спектра действия, регидратация, хорошая гигиена полости рта, использование средств, стимулирующих слюноотделение. Хирургическое дренирование абсцессов
- Вирусный паротит. Поддерживающее лечение с отдыхом, увлажнением полости рта
- Паротит, вызванный камнями. Извлечение более мелкие камни из протока (перорально). Более крупные проксимальные камни могут потребовать хирургического удаления ± паротидэктомия
- Аутоиммунный паротит. Иммунодепрессанты (стероиды)
Итог
- УЗИ слюнных желез используется для подтверждения диагноза паротита и при рецидиве заболевания для оценки осложнений
- Повторное ультразвуковое сканирование околоушной железы, если остаточные изменения остаются после разрешения острой инфекции, чтобы исключить злокачественную опухоль или абсцесс.
- При проведении УЗИ необходим тщательный осмотр околоушный проток на наличие камней.
